Vascu – Pneumo – Cardio
Fiche réalisée selon le plan MGS
Item ECNi 224
1) Généralités 1A
Déf : L’embolie pulmonaire (EP) est une occlusion aigüe des artères du réseau pulmonaire par migration d’un embol. Elle est une des expressions de la Maladie Thrombo-Embolique Veineuse (MTEV).
Physio et FdR : cf fiche « Physiologie et FdR de la MTEV«
Epidémio : incidence annuelle de 0,6/1000 habitant en France
2) Diagnostic 1A
| Clinique | Paraclinique |
|---|---|
| Douleur pleurale, dyspnée brutale | Angio-TDM / scinti pulmonaire |
A) Clinique
Signes fonctionnels : aspécifiques ! Le diagnostic doit être systématiquement évoqué devant un des signes suivant, surtout en présence de facteurs de risque ! Peut être asymptomatique.
– douleur thoracique (75%) en coup de poignard, prolongée, basi-thoracique, ± hémoptysie et fièvre
– dyspnée (20%) brutale, isolée
– malaise / lipothymie voir état de choc (5%)
Signes cliniques, souvent très pauvre voir normal !
– tachypnée, tachycardie
– fébricule
– signe de TVP (<25%)
– signe d’insuffisance cardiaque droite (<10%)
B) Paraclinique
- Examen de dépistage / signe d’appel
Les signes ne sont ni sensibles, ni spécifiques et ne doivent pas être utilisés pour poser un diagnostic. Surtout utile dans l’élimination des diagnostics différentiels !
GdS : effet shunt (PaO2 + PaCO2 < 120mmHg). Peu utile en pratique.
RxT : souvent normal (25%)
– obstruction d’une artère pulmonaire : hyperclarté, dilatatation des cavités droites
– bronchoconstriction associée : atélectasie en bande, ascension d’une hemi-coupole diaphragmatique
ECG 1B : souvent normal (20%)
– tachycardie sinusale fréquente
– signes de surcharge ventriculaire droite (axe droit, SIQIII, Onde T neg en V1V4, BBD)
- Examens à visés diagnostique
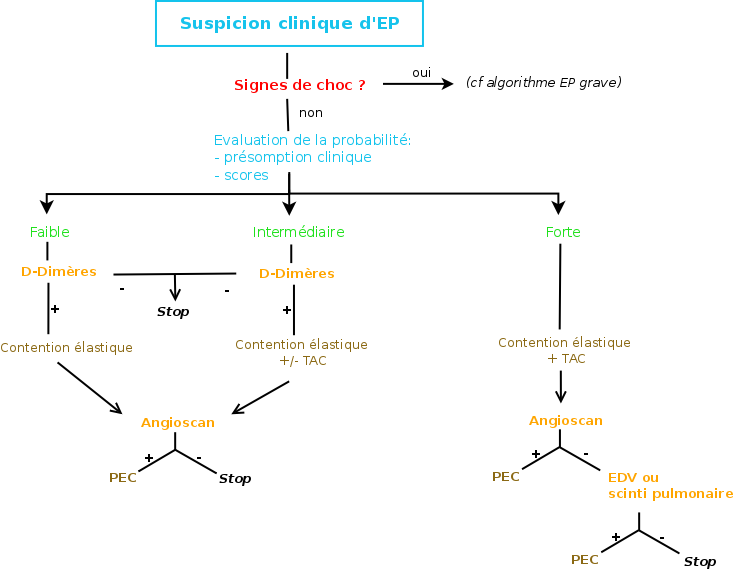
D-Dimère (VPN 99% ; VPP faible) : Permet d’éliminer une EP dans toutes les situations cliniques (y compris la grossesse) sauf
– en cas de probabilité forte d’EP (5% de faux négatif ! 0)
– TAC curatif en cours (non interprétable)
– signe de choc (PEC immédiate)
Seuil : > 500 µg/L avant 50 ans, > âge x 10 après 50 ans
Examen pulmonaire
– Angio-TDM : examen avec une très bonne VPP et VPN en cas de risque faible/intermédiaire. A privilégier en l’absence de contre-indication.
Signes : Lacunes rubanées dans les grosses artères ou cerclées dans les petites
± Signe d’infarctus pulmonaire : condensation sous-pleurale
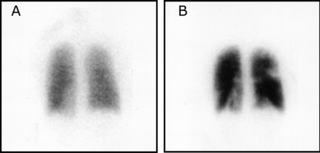
– Scintigraphie pulmonaire : Bonne VPN en cas de risque faible, sans contre-indication, mais peu disponible et peu contributif chez les patients atteint de BPCO.
Signes : Mismatch ventilation-perfusion = territoire mal perfusé (technétium IV) malgré une ventilation normale (krypton ou Tc inhalé) dans ≥ 2 segments pulmonaires
– Angiographie pulmonaire : ancien examen de référence, il n’est plus réalisé 1B.
Echo-doppler veineux des MI : ne confirme pas l’EP, mais une TVP proximale (sus-poplitée) confirme le diagnostic de MTEV et permet de mettre en route le TAC. Une écho normale n’élimine pas le diagnostic.
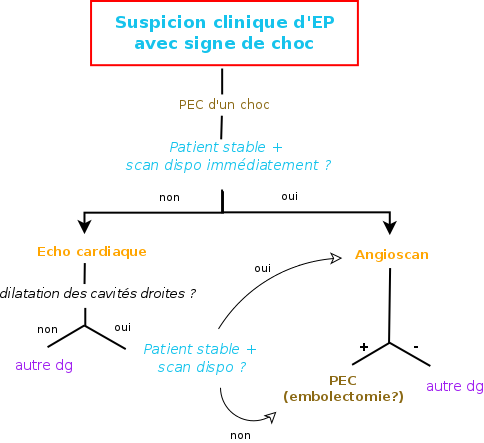
Echo trans-thoracique : Utile en cas de choc, elle met en évidence une dilatation des cavités droites et élimine les autres causes d’insuffisance cardiaque aigüe droite.
C) Différentiels 0
Selon la clinique
– dyspnée aigüe
– douleur thoracique
– insuffisance cardiaque aigüe droite
D) Stratégie diagnostique
Les examens paracliniques sont guidés par la clinique. On résonne en terme de probabilité clinique à l’aide :
– de la présomption clinique (FdR, anamnèse, examen clinique)
– de scores : Score de Genève modifié, score de Wells de l’EP, score ASE
Note : la prévalence de l’EP atteint 10% pour une probabilité faible, 30-40% pour une probabilité intermédiaire, > 70% pour une probabilité forte
 Chez la femme enceinte : écho-doppler veineux en 1ère intention, ± scintigraphie ou angioTDM s’il est négatif (irradiation foetale très faible)
Chez la femme enceinte : écho-doppler veineux en 1ère intention, ± scintigraphie ou angioTDM s’il est négatif (irradiation foetale très faible)
A) Complications
Complications aigües : selon l’importance de l’embolie et surtout le terrain sous-jacent, ce sont les conséquences de l’hyperpression d’amont
– HTP
– Insuffisance cardiaque droite puis gauche
– Hypotension artérielle jusqu’à choc obstructif
– Rarement ouverture du foramen ovale entrainant un shunt vrai aux GDS
Complication chronique : Hypertension pulmonaire post-embolique (type IV), 4% à 2 ans d’un premier épisode d’EP
B) Pronostic
Mortalité de 10% durant l’hospitalisation, 15% à 6 mois et 25% à 1 an.
Les EP graves avec choc représentent 5% des EP.
A) Bilan
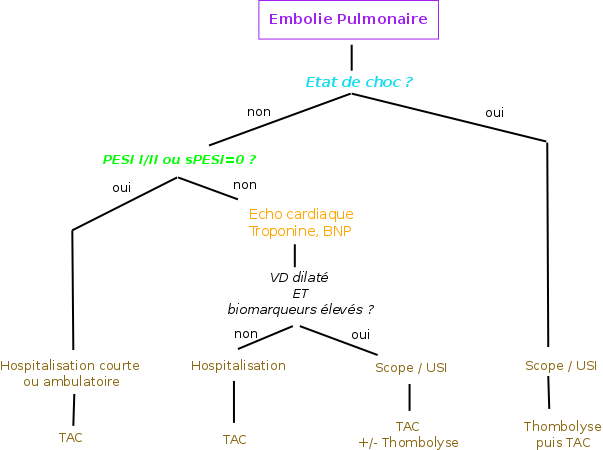
> Evaluation de la gravité :
– Recherche d’un état de choc !
– En l’absence de choc, le risque de mortalité est évalué par le score PESI (ou la version simplifiée sPESI). Un score de classe III ou supérieur (ou sPESI > 0) impose l’hospitalisation. Une évaluation de l’atteinte du VD (écho cardiaque, BNP/Troponine) est alors nécessaire.
> Bilan étiologique de la MTEV : recherche d’une néoplasie et bilan de thrombophilie selon les indications
B) Traitement
Mesures générales
– ± PEC d’un choc
– 1er lever après 1h de TAC (si risque faible), repos strict au lit (si risque élevé)
– Port de bas de contention ssi TVP associée
Traitement anticoagulant (TAC) : bilan pré-thérapeutique, puis mise en route avant la confirmation du diagnostic si suspicion clinique intermédiaire ou forte (arrêt si élimination du diagnostic d’EP)
– Si risque de mortalité faible ou intermédiaire : AOD 1ère intention (anti-Xa : rivaroxaban ou apixaban), après relai héparinique si risque intermédiaire-élevé ; ou héparine avec relai AVK
– Si risque de mortalité élevé (choc) : héparine avec relai AVK
– Si MTEV secondaire à un cancer : HBPM 1ère intention les 3-6 premiers mois
Fibrinolyse en cas d’état de choc ++, voir embolectomie chirurgicale sous circulation extra-corporelle en cas d’échec ou de CI à la fibrinolyse.
Implantation d’un filtre dans la veine cave inférieure 1A. Indications :
– CI aux anticoagulants
– Récidive d’EP / TVP proximale prouvée sous traitement bien conduit






2 réponses à “Embolie pulmonaire”
La nouvelle édition 2018 du ref. du CEP a volontairement été « recentrée sur les connaissances socles ». Il est possible que certaines informations notées ici avec la réf. 1A n’apparaissent plus dans la nouvelle édition mais soient issues de l’édition antérieure.
Concernant l’EP :
– Distinction des EP de risque intermédiaire-faible (0 ou 1 parmi dysfonction VD et biomarqueurs élevés) et intermédiaire fort (les 2 présents)
– Choix des anticoagulants : HNF si haut risque, HBPM 1ère intention et pas d’AOD d’emblée en cas de risque intermédiaire-fort, passage des AOD en 1ère intention en cas de d’EP de gravité faible ou intermédiaire-faible
– Le 1er lever après 24h de TAC n’apparaît plus, il est recommandé après 1h de TAC en cas de risque faible ou intermédiaire-faible, ou repos au lit si risque intermédiaire-fort ou fort
Autre algorythme existant : YEARS (avec une adaptation pour la grossesse)
https://www.portailvasculaire.fr/lalgorithme-years-adapte-la-grossesse-pour-le-diagnostic-de-lembolie-pulmonaire