Infectieux
Fiche réalisée selon le plan OD
Item ECNi 144
(Pour les particularités pédiatriques : voir fiche pédiatrique)
(Les fièvres prolongées et chez l’immunodéprimé font l’objet de 2 items spécifiques)
!! URGENCES !!
| Etiologie / Clinique |
|---|
| Sepsis sévère / choc septique Purpura fulminans Neutropénie / Asplénie |
Déf : hausse de la température centrale au dessus de 38° le matin et 38.3° le soir (prise axillaire ou orale : ajouter 0,5°C), en réponse à une agression tissulaire. Cette définition ne tient pas compte des facteurs physiologiques influençant la thermorégulation (âge, sexe, rythme nychtéméral, activité physique…).
On parle de fièvre prolongée lorsque celle-ci dure plus de 20 jours. Les étiologies infectieuses sont plus rares dans ce cas (<50%).
- Etiologies infectieuses
Virose +++
Infection bactérienne : penser aux infections privilégiées selon le terrain
– grossesse : PNA, rubéole, infection gynécologique ou abdominale atypique, listériose
– Prothèse valvulaire : endocardite infectieuse
– chirurgie récente : infection du site opératoire
– diabète, dialyse, toxicomanie : Infection à S. aureus
– cirrhose : S. Pneumoniae
– déficit immunitaire : humoral (bactéries encapsulées), cellulaire (CG+, P. aeruginosa…)
Infection mycologique, essentiellement chez l’immunodéprimé
Infection parasitaire
– paludisme ++
– toxoplasmose chez la femme enceinte et l’immunodéprimé
Note : certaines infections ne donnent pas de fièvre
– Toxi-infections (choléra, tétanos, botulisme)
– Infections chroniques (ostéites, sinusites)
– Les infections à BGN donnent parfois des hypothermies
- Etiologies des hyperthermies (« thermostat » hypothalamique normal)
– Coup de chaleur : sport intense, personne agée en période de canicule
– Syndrome malin des neuroleptiques 2
– Syndrome sérotoninergique (médicamenteux) 2
– Syndrome d’intoxication aigüe aux amphétamines (dont ecstasy++) 2
– Thyrotoxicose, phéochromocytome (rare)
- Autres étiologies non-infectieuses
– Lésion tissulaire : Chirurgie, trauma / Hémorragie méningée / hématome / pancréatite aiguë
– Accident thromboembolique
– Maladie inflammatoire (lupus, Still, sd catastrophique des antiphospholipides, érythrodermies, DRESS sd…)
– Néoplasie : nécrose tumorale, hémopathie maligne aiguë
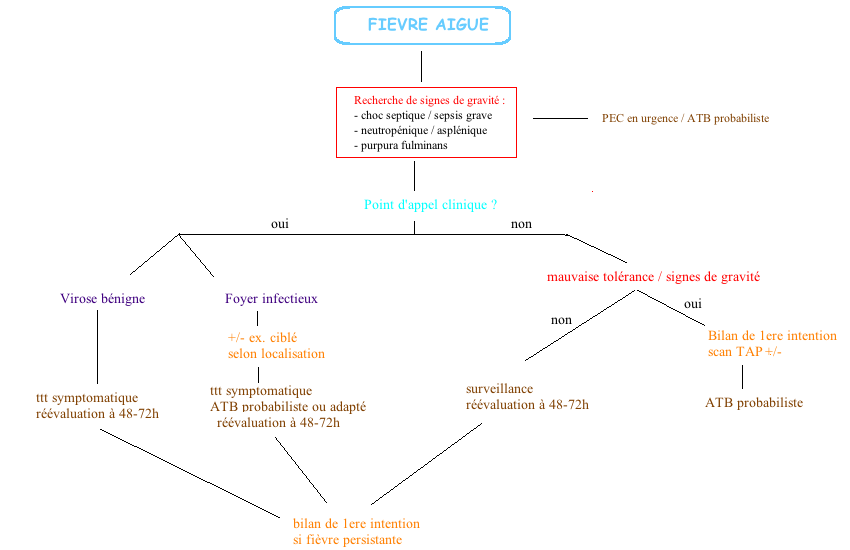
A) Clinique
Eliminer une urgence absolue :
> Signe de sepsis sévère ou état de choc (cf. item 154) : score qSOFA et SOFA
Signes neurologiques : angoisse, agitation, prostration, coma
Signes de lutte respiratoire : polypnée, tirage, balancement thoraco-abdominal, désaturation…
Signes de choc : hypoTA, marbrures, oligurie…
> Signe de purpura fulminans
> Neutropénique / asplénique
Anamnèse : en dehors des signes fonctionnels, on recherchera
– Terrain particulier +++ : Prothèse, grossesse, diabète, cirrhose, VIH, immunodépression, chirurgie récente, dialyse, toxicomanie intraveineuse…
– Voyage récent
– Notion de contage, rapport sexuel à risque
– Etat vaccinal
– Exposition aux animaux ou eaux usées…
Clinique : examen appareil par appareil minutieux à la recherche d’un foyer bactérien ++
Par la combinaison d’effets directs (déshydratation) et indirects (tachycardie, troubles neurologiques aigus), la fièvre peut faire décompenser une pathologie, en particulier chez le sujet âgé.
B) Paraclinique
> Aucun examen complémentaire n’est indiqué en cas de fièvre bien tolérée et en l’absence de terrain à risque dans les situations suivantes :
– tableau viral bénin
– fièvre aiguë isolée (sauf retour de zone d’endémie palustre)
– infection bactérienne évidente cliniquement, accessible à un ATB probabiliste (angine, otite, erysipèle…)
> Examens paracliniques orientés par le point d’appel ++
> Bilan de 1ere intention
– immédiatement si signe de gravité / terrain à risque
– après 72h en cas de fièvre isolée bien toléré
| Bilan de 1ère intention en cas de fièvre |
|---|
| Bio : – NFS ± CRP, procalcitonine – Iono, urée, créatinine – Bilan Hépatique – BU – Hémocultures avant tout ATB – ± GdS, lactatémie et TP en cas de signes de gravité |
| Imagerie : – Rx thorax – scanner TAP en cas de signe de gravité et absence de point d’appel |
C) Synthèse 0
Les critères d’hospitalisation sont :
– Sepsis grave / choc septique (cf. clinique)
– Terrain à risque : grossesse, immunodépression, décompensation de comorbidité
– Absence d’amélioration après réévaluation ou adaptation thérapeutique
– Difficultés d’observance ou de traitement PO
- ATB probabiliste immédiat
Un traitement ATB probabiliste sera administré immédiatement ssi urgence absolue (après prélèvement des hémocultures, sauf dans le purpura fulminans)
- Antipyrétiques (non systématiques !!)
Paracétamol 1g 4 fois par jour (pas d’aspirine ou d’anti-inflammatoires)
A administrer de façon régulière pour éviter les rebonds.
Indications :
– Fièvre mal tolérée
– Insuffisance cardiaque ou respiratoire
– Sujet âgé ou à risque de mauvaise tolérance (déshydraté…)
- Lutte contre la déshydratation
Boissons abondantes ++
Les pertes hydriques sont majorées de 400mL / jour / degré au dessus de 37°C
- Pour les hyperthermies sévères 2
Traitement symptomatique +++ par refroidissement, sédation et ventilation assistée
± traitement spécifique





2 réponses à “Fièvre aiguë”
excellente présentation complète et très didactique
il faut insister sur le matériel de mesure; je ne retiens chez l’enfant la prise rectale et tympanique (si la sonde du thermomètre est bien orientée vers le tympan) pour l’enfant de plus de 2 ans; la mesure tympanique doit se faire dans les 2 oreilles;
chez l’adulte le tympanique est globalement fiable;
il faut remettre en question les thermomètres infra rouges qui je trouve ont beaucoup de faux négatifs avec des températures affichées normales pour de véritables fièvre à 39 et plus…