Gynéco-obstétrique
Fiche réalisée selon le plan OD
Item ECNi 23 et 33
!! URGENCES !!
| Etiologies |
|---|
| T1 : GEU T2 et T3 : Hématome rétroplacentaire (HRP) Post-partum : Hémorragie de la délivrance |
Les hémorragies du premier trimestre concernent 25% des grossesses.
| Etio | Clinique | Paraclinique |
|---|---|---|
| Grossesse extra-utérine (GEU) (1%) | Hémorragies peu abondantes, noirâtres (« sépia ») Douleurs pelviennes latéralisées sourdes avec des accès intenses ± défense, scapulgie TV : utérus de taille inférieure à celle du terme attendu, col tonique et fermé, masse latéro-utérine douloureuse Douleurs provoquées dans un cul-de-sac latéral, dans le Douglas ou mobilisation utérine |
Echo pelvienne : – Utérus vide malgré âge gestationnel > 5,5SA et/ou taux d’hCG ≥ 1000-1500 UI/L, endomètre épaissi – Masse latéro-utérine inconstante ± caractéristique : sac ovulaire typique avec embryon et activité cardiaque – Image en cocarde (10-20mm) avec couronne échogène (trophoblaste) et un centre clair – Masse hétérogène non spécifique – Epanchement dans le douglas |
| Grossesse intra-utérine évolutive avec un hématome décidual (12%) | Signes sympathiques de grossesse Hémorragies isolées, sans douleurs, souvent récidivantes |
Echo pelvienne : – Sac ovulaire intra-utérin d’aspect conforme à l’âge gestationnel avec un embryon vivant présentant une activité cardiaque régulière. – Hématome décidual : image liquidienne entre les contours de l’oeuf et la paroi utérine. |
| Grosssesse intra-utérine non évolutive (12%) * | Disparition récente des signes sympathiques de grossesse Hémorragies franches, de sang rouge, avec caillots et « débris » Douleurs pelviennes médianes, intermittentes à type de contractions « comme des règles » Col utérin mou, perméable au doigt Forme récidivante : ≥ 3 avortements spontanés consécutifs < 14SA |
Echo pelvienne : – Sac ovulaire utérin bien visible, reconnaissable par sa couronne trophoblastique échogène – Embryon sans activité cardiaque ou œuf clair (= sans écho embryonnaire) souvent aplati, à contours irréguliers, plus petit que ne le voudrait à l’âge de la grossesse. |
| Grossesse môlaire = môle hydatiforme (exceptionnel) | Signes sympathiques de grossesse très intenses Utérus de taille supérieure à celle attendue pour le terme |
Taux d’hCG très élevé Echo pelvienne : utérus très occupé par une masse hétérogène, floconneuse, contenant de multiples petites vésicules. Présence de 2 gros ovaires polykystiques. Il n’y a ni cavité ovulaire ni embryon visible. |
| Autres causes exceptionnelles ¤ | – | – |
* Les fausses couches spontanées sont fréquentes (10-15% des grossesses) et n’ont aucune conséquence sur l’avenir obstétrical, généralement liées à une anomalie chromosomique (60%). Il existe cependant des formes récidivantes (≥ 3 FCS avant 14 SA) qui nécessitent une enquête étiologique (cf. partie 2 Paraclinique). Le plus souvent, aucune cause n’est retrouvée et les avortements sont dits idiopathiques.
¤ Les autres causes d’hémorragie au T1 comportent les maladies trophoblastiques (môle hydatiforme + tumeurs malignes du trophoblaste 0), la lyse d’un jumeau, le cancer du col…
B) (2e et 0) 3e trimestre
| Etio | Clinique | Paraclinique |
|---|---|---|
| Placenta praevia | Terrain : ATCD de curetage, chirurgie utérine, césarienne, multiparité Hémorragie abondante, de sang rouge et coagulable souvent récidivante ± retentissement maternel (pouls accéléré, TA normale ou abaissée). Souvent associée à des contractions utérines mais sans douleurs utérines permanentes. Utérus souple et indolore entre les contractions Présentation foetale pathologique fréquente : siège ou transverse Activité cardiaque bien perçue |
Echo : placenta bas inséré à proximité de l’orifice interne du col (< 50 mm) ou recouvrant le col |
| Hématome rétroplacentaire (= HRP, urgence vitale!) | Terrain : âge > 35 ans, HTA, tabac, cocaïne, primipare, thrombophilie 0, prééclampsie Hémorragie peu abondante, noirâtre, incoagulable Associée à des douleurs utérines brutales, permanentes, qui dominent le tableau. Retentissement maternel sévère : état de choc, tachycardie, TA variable parfois élevée (HTAG ou pré-éclampsie) Contracture utérine permanente et douloureuse « ventre de bois » Activité cardiaque foetale non perçue dans les formes complètes |
Echo (inconstant) : hématome visualisé au niveau du placenta (forme antérieure et récente), placenta en position haute à distance du segment inférieur |
| Mise en travail 0 | Contraction utérines régulières et douloureuses TV : col modifié |
– |
C) Post-partum
| Etio | Clinique |
|---|---|
| Hémorragie de la délivrance = hémorragie précoce du post-partum (5 % des naissances 1B, urgence !) | FdR : épisiotomie ou déchirure périnéale importante, extraction instrumentale, fibromes, placenta praevia, utérus cicactriciel, ATCD d’hémorragie de la délivrance, travail déclenché, rapide ou prolongé, hyperthermie, macrosomie, hydramnios, grossesse multiple, grande multiparité, absence d’injection d’utérotonique dans les secondes qui suivent la naissance de l’enfant.
Pertes sanguines > 500 mL dans les 24h suivant la naissance. |
| Hémorragie tardive du post-partum * 1B (0,5 à 2% des naissances) |
Hémorragie survenant de 24h à 12 semaines après l’accouchement |
* Remarque : Etiologies des hémorragies tardives du post-partum
– Endométrite hémorragique
– « Retour de couche hémorragique » (anomalie transitoire de réceptivité aux oestrogènes)
– Choriocarcinome (élévation hCG)
– Coagulopathies, faux anévrismes de l’artère utérine et FAV… (rares)
A) Clinique
Le principal signe d’orientation est le terme de la grossesse.
Interrogatoire : ATCD, signes sympathiques de grossesse, histoire de la grossesse, aspect et abondance des hémorragies, présence de symptômes associés (douleur, contractions utérines).
Clinique
– Etat général et constantes
– Palpation de l’abdomen
– Pose de spéculum : aspect des saignements et du col
– TV : évaluation du col, utérus, masse, douleur (ATTENTION : le TV est interdit au 3ème trimestre tant qu’il existe une suspicion de placenta praevia)
– Perception des bruits du coeur (à partir du 2ème trimestre)
B) Paraclinique
| Bilan devant une hémorragie génitale en cours de grossesse |
|---|
| Hémorragie génitale au T1 – Dosage plasmatique d’hCG si doute sur l’état de grossesse – Echographie pelvienne par voie vaginale (sac ovulaire visible dès 5SA) – Bandelette urinaire |
| Hémorragie génitale au T3 (retentissement et préopératoire) Biologie plasmatique et urinaire – Bilan pré-opératoire : NFS, plaquettes, groupe, RAI, coag complète, test de Kleihauer – Dosage IgG anti-D si femme rhésus négatif – Bandelette urinaire Imagerie – Echo obstétricale : vitalité ou mort foetale, position du placenta, recherche d’un hématome, RCIU (doppler des artères utérines) – Enregistrement cardiotocographique |
A part, il faut également penser au bilan étiologique devant des FCS récidivantes (≥ 3 avortements spontanés consécutifs < 14SA)
| Bilan étiologique devant des avortements spontanés à répétition |
|---|
| En première intention – Echo 3D (à la recherche d’une malformation utérine) – Sérologie lupique et recherche d’anticoagulant circulant (à la recherche d’un SAPL ou lupus) – Caryotype des deux membres du couple – Prélèvements bactériologiques vaginaux et endocervicaux (endométrite chronique) – Bilan hormonal et glycémie (à la recherche de causes hormonales et métaboliques, controversées : dysovulation, hyperandrogénie, hypothyroïdie, diabète) |
| En seconde intention : recherche d’anticorps cytotoxiques anti-lymphocytes paternels dans le sérum maternel (cause rare et controversée) |
C) Synthèse 0
(non réalisée pour le moment)
A) Hémorragies du 1er trimestre
> GEU : PEC spécifique
> GIU avec hématome décidual : surveillance simple 0
> Maladie trophoblastique
– Aspiration sous contrôle écho avec anapath systématique
– Suivre la décroissance des β-HCG jusqu’à négativation : si pas de décroissance voire réascension il faut suspecter une môle invasive ou un choriocarcinome → chimiothérapie après bilan d’extension préalable (écho pelvienne, Rx pulm).
> Avortement spontané du 1er trimestre
– Prévention de l’allo-immunisation si mère rhésus négatif.
– Possibilité d’envisager l’expulsion de la grossesse arrêtée soit par prostaglandines (si œuf de petite taille et hémorragies peu importantes) soit par chirurgie (aspiration et étude anapath).
– Importance de déculpabiliser la patiente et de bien l’informer sur ce phénomène fréquent et sans conséquence sur l’avenir obstétrical ; bilan dans les formes récidivantes.
B) Hémorragie du 3e trimestre
La conduite à tenir immédiate implique une hospitalisation avec pose d’une voie veineuse et, une consultation d’anesthésie, une prévention de l’allo-immunisation si femme de rhésus négatif, la réalisation d’une échographie obstétricale et d’un monitoring.
> Placenta praevia
CAT immédiate
– Repos strict
– Corticothérapie préanatale si < 34 SA (prévention de la MMH)
– Sulfate de magnésium si < 33 SA (effet neuroprotecteur foetal)
– Traitement tocolytique à condition d’avoir éliminé le diagnostic d’HRP
– Recherche d’un facteur déclenchant des CU et indirectement de l’hémorragie : infection ou excès de LA
– Surveillance étroite des saignements, des contractions utérines et du retentissement foetal (RCF), césarienne pour sauvetage maternel en extrême urgence si aggravation ou récidive hémorragique cataclysmique.
A distance le mode d’accouchement dépend de la position du placenta
– Si placenta recouvrant : césarienne
– Si placenta non recouvrant : possibilité d’accouchement voie basse.
> HRP
Si forme complète avec MFIU, il existe constamment une CIVD qui met en jeu le pronostic vital maternel
– Oxygénation
– Remplissage vasculaire
– Traiter la défibrination (PFC, fibrinogène et plaquettes)
– Traiter l’éventuelle HTAG
– Déclenchement immédiat du travail soit par rupture des membranes (si elles sont accessibles) soit par maturation cervicale (PG) ; anesthésie péridurale CI si CIVD (en pratique : césarienne en urgence 0)
– Surveillance étroite avant et après l’expulsion
Si forme incomplète avec fœtus vivant : césarienne immédiate si altération du rythme cardiaque foetal
C) Hémorragie précoce du post-partum (délivrance)
Mesures préventives : les FdR ne sont présents que dans 50 % des cas, il n’existe pas d’accouchement « à bas risque »
– Délivrance dirigée et systématique par administration d’ocytocine (5 à 10UI en IVL) dès la sortie de l’enfant
– Mise en place d’un sac de recueil des pertes sanguines juste après l’expulsion
– Surveillance de la délivrance normale
– Surveillance systématique de toute accouchée pendant deux heures
– Délivrance artificielle en cas de non décollement placentaire 30 min après l’accouchement avec vérification macroscopique du placenta et de ses membranes
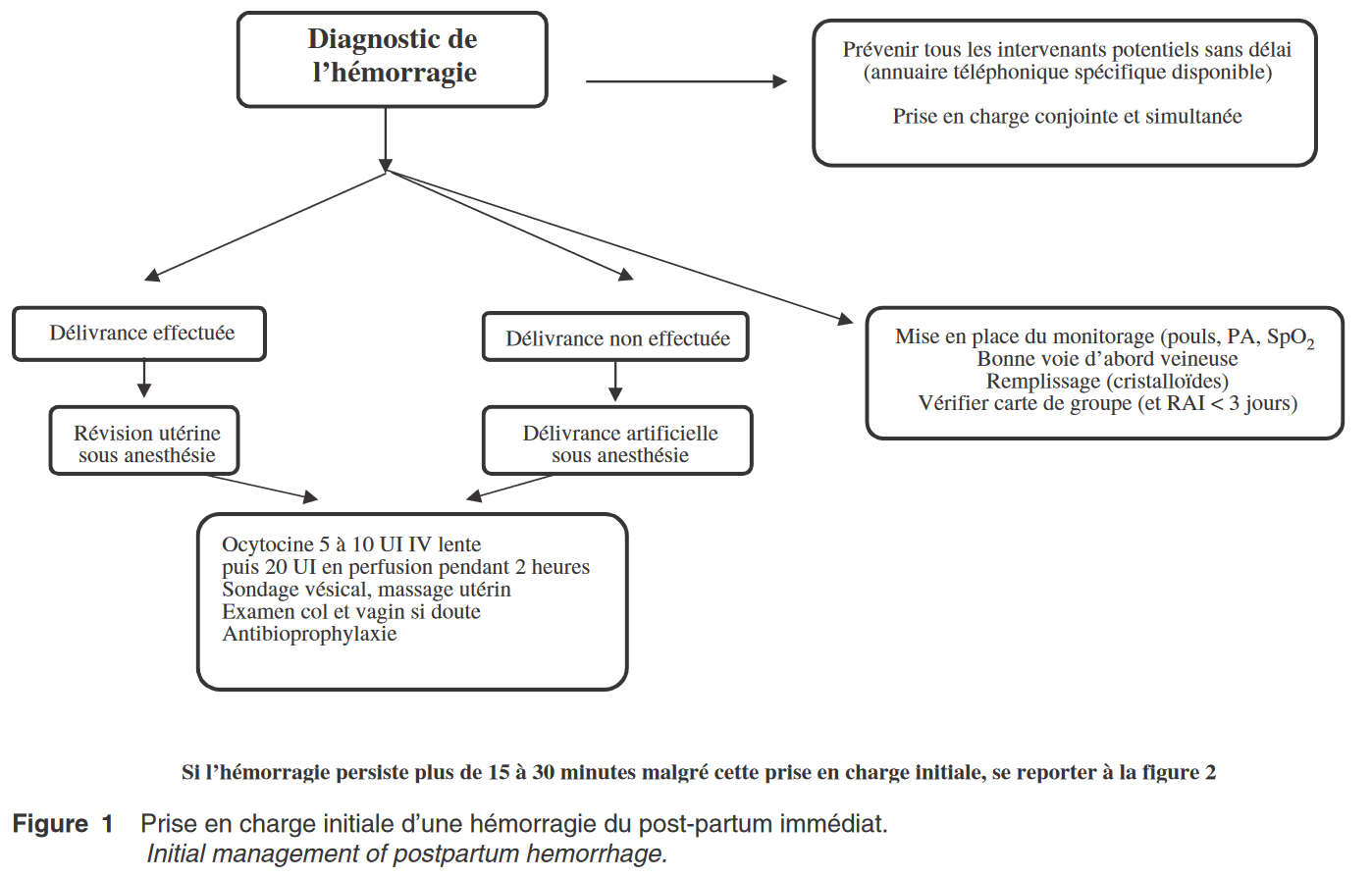
- 1. Prise en charge immédiate
1ère étape : une fois le diagnostic établi (perte sanguine > 500 cc), la première question à se poser est « est-ce que la délivrance a été effectuée ? »
– Si oui : Révision utérine pour s’assurer de la vacuité et de l’intégrité de l’utérus
– Si non : Délivrance artificielle et révision utérine.
Puis administration d’utérotoniques (ocytocine 5-10 UI en IV lente puis 20UI en perfusion lente sur 2h) après la RU pour obtenir une bonne rétraction utérine.
2ème étape : sondage vésical à demeure puis massage utérin par mouvements circulaires à travers la paroi abdominale jusqu’à obtention d’un globe tonique
3ème étape : inspection sous valve des voies génitales basses pour s’assurer de l’absence de déchirure du col ou des parois vaginales.
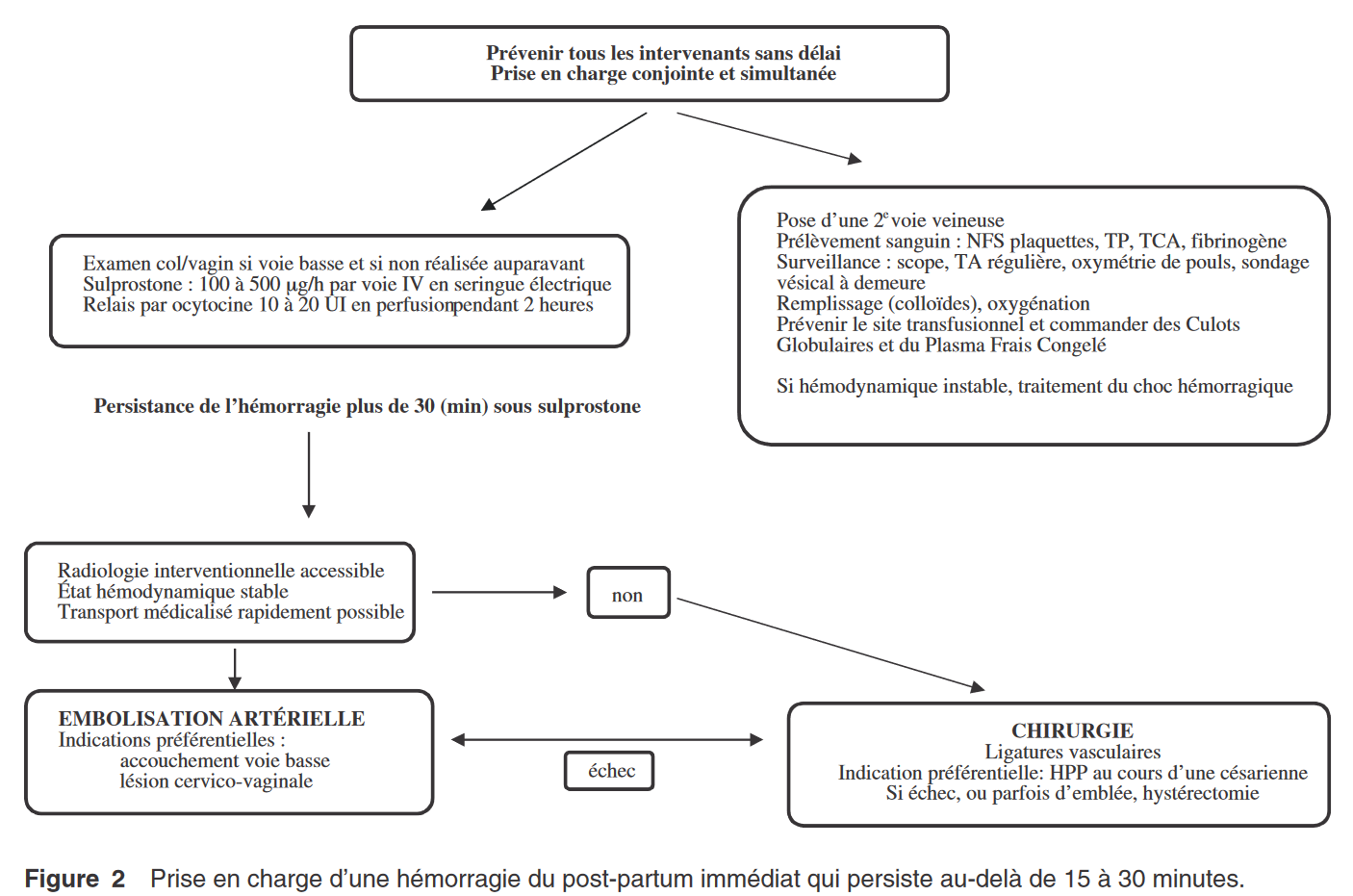
- 2. PEC d’une hémorragie persistant > 15 à 30 min
4ème étape : traitement par prostaglandine (sulprostone) IV en seringue électrique associé à 1g d’acide tranexamique en IV
– 2 VVP de gros calibre, mise sous O2 et remplissage par macromolécules
– Bilan en urgence à répéter : NFS et coagulation complète (plaquette, TP, TCA, fibrinogène)
– Transfusion : envisager CGR et PFC (selon les pertes en Hb, l’existence d’une CIVD)
5ème étape : PEC chirurgicale si échec après 30 mins de prostaglandines IV
– Embolisation artérielle sélective (radiologue entraîné et immédiatement disponible)
– Ligature chirurgicale des artères utérines ou des artères hypogastrique ou techniques de compression utérine
– En dernier recours : hystérectomie d’hémostase à réaliser rapidement en cas d’hémodynamique instable ou de CIVD installée.
Si les techniques précédentes ne sont pas disponibles, l’hémostase peut également être réalisée par tamponnement intra-utérin (ballonnet de Bakri), permettant un arrêt de l’hémorragie et/ou la préparation d’un transfert.
D ) Hémorragie tardive du post-partum 1B
Selon l’étiologie
– Endométrite hémorragique : ATB + utérotonisants (ocytocine, dérivé de l’ergot de seigle)
– Retour de couche hémorragique : oestrogènes en l’absence de CI





Une réponse à “Hémorragie génitale pendant la grossesse”
La source 2 a été utilisée pour reprendre les images des algorithmes décisionnels en cas d’hémorragie du post-partum. Ces schémas sont repris à l’identique dans le CNGOF, la reco HAS étant de 10 ans antérieure je ne l’ai pas relue entièrement.