1) Généralités 2
Déf : hémorragie provenant des voies génitales de la femme, anormale de par son volume (≥ 500 cc) et survenant dans les 24 heures suivant l’accouchement, quelque soit la voie d’accouchement.
On parle d’HPP sévère lorsque pertes sanguines ≥ 1000 cc.
Epidémiologie
– Survient dans 7 % des naissance 1
– 1ère cause de mortalité maternelle en France (1,6 décès pour 100000 naissances vivantes)
– Cause la plus évitable de décès maternel (80% des cas)
Etiologies
– Toutes les causes de rétention placentaire
– Atonie utérine
– Plaies cervico-vaginales
– Coagulopathie
2) Diagnostic 1
| Clinique | Paraclinique |
|---|---|
| Pertes de sang ≥ 500 cc | – |
A ) Clinique
-
Anamnèse
Facteurs de risque
– Episiotomie ou déchirure périnéale importante
– Naissance par forceps ou ventouse
– Placenta praevia
– Utérus cicatriciel
– Antécédents d’hémorragie du post-partum
– Travail déclenché
– Travail très rapide ou prolongé
– Hyperthermie (chorioamniotite)
– Surdistension utérine (macrosomie, hydramnios, grossesse multiple)
– Grande multiparité
– Absence d’injection d’utérotoniques (ocytocine 5-10 UI en IVD) dans les secondes qui suivent la naissance de l’enfant.
– Fibromes
– Pathologies de l’hémostase 2
Remarque: dans 50% des cas, aucun FdR n’est retrouvé.
-
Examen physique
Pertes de sang ≥ 500 cc survenant au moment de la délivrance ou dans les 24 h suivant l’accouchement
B ) Paraclinique
Le diagnostic positif est clinique.
C ) Diagnostic différentiel
Pas de données relatives au diagnostic différentiel.
3) Evolution 1
En absence de prise en charge rapide et adéquate, l’évolution se fait vers le décès maternel.
4) PEC 1
A ) Bilan initial
| bilan initial |
|
Clinique |
B ) Traitement
Il s’agit d’une urgence thérapeutique !
La prise en charge peut débuter avant le seuil de 500 cc de pertes sanguines (si débit de saignement élevé ou si mauvaise tolérance clinique).2
-
Mise en condition
– Mise en place du monitorage (pouls, PA, SpO2)
– Bonne voie d’abord veineuse
– Remplissage (cristalloïdes)
-
Gestes obstétricales immédiates
La prise en charge est pluridisciplinaire et faire intervenir l’équipe d’anesthésie-réanimation.
Délivrance artificielle en urgence (si l’hémorragie survient avant l’expulsion du placenta)
– La main gauche de l’examinateur empaume, abaisse et maintien le fond utérin ;
– L’autre main, gantée, remonte le long du cordon ombilical dans la position dite « en main d’accoucheur », pénètre dans la cavité utérine
– Cette main cherche le bord du placenta, s’insinue dans le plan de clivage entre placenta et paroi utérine et décolle artificiellement le placenta et l’extrait en douceur de l’utérus, sans déchirer les membranes
Révision utérine
– Suit la délivrance
– Doit être réalisée d’emblée en cas d’hémorragie après l’expulsion du placenta
– Révision manuelle suivant la technique précédente : s’assure de la vacuité et de l’intégrité de l’utérus (ramène les derniers caillots et débris placentaires s’il y a lieu)
Remarque : l’utérus doit être vide après la révision utérine sauf en cas de placenta accreta.
Massage utérin
– Energétique par mouvements circulaires au niveau du fond et du corps utérins au travers de la paroi de l’abdomen
– Poursuivre le massage jusqu’à obtention d’un globe tonique
-
Autres mesures
– Administration d’utérotoniques après la révision utérine : ocytocine 5-10 UI en perfusion IV lente (traitement d’entretien instauré à l’aide d’une perfusion de 20 UI pendant 2h). Ne pas dépasser la dose cumulée de 40 UI 2
– Estimation des pertes sanguines à l’aide d’un sac collecteur placé sous les fesses de la patiente
– Sondage urinaire à demeure (une vessie vide favorise un bon globe utérin)
– Suture des déchirures cervicales ou périnéales éventuelles
– Antibioprophylaxie
-
En cas d’échec
– Réévaluer au bout de 15-30 minutes et conclure à l’échec ou non du traitement précédant (réduire le délai en cas d’hémorragie abondante d’emblée ou si mauvaise tolérance hémodynamique)
– Si échec, initier (si pas de contre-indication) un traitement par les prostaglandines (sulprostone 100-500g/h) à la séringue électrique
– Associer selon le cas un tamponnement intra-utérin (ballonnet gonflé à 250-500 cc) 2
– Traitement par acide tranexamique 1g en IV
– Poser des voies veineuses de gros calibre, oxygéner, assurer un remplissage avec des cristalloïdes
– Envisager une transfusion de culots globulaires, de fibrinogène et de plasma frais congelés 2
Si persistance de l’hémorragie > 30 min sous Sulprostone (+/- tamponnement intra-utérin) discuter :
– Une embolisation artérielle sélective (nécessite un radiologue entraîné et immédiatement disponible si la patiente est stable sur le plan hémodynamique et si l’unité d’embolisation est à proximité de la salle d’accouchement)
– Une ligature chirurgicale des artères utérines ou des artères hypogastriques ou des techniques de compressions utérines
– En dernier recours : une hystérectomie d’hémostase (ne pas hésiter à la réaliser en urgence en cas d’hémodynamique instable ou de CIVD installée pour sauver la vie de la patiente)
-
Surveillance
– Etat hémodynamique
– Diurèse
– Hauteur et tonicité de l’utérus
– Quantification des écoulements vulvaires
– NFS + P (objectif taux d’hb >8g/dl et plaquettes > 50G/L)
– Bilan de coagulation (maintenir fibrinogène ≥ 2g/L)
Répéter les bilans autant de fois que nécessaire.
-
Synthèse
En cas d’accouchement par voie basse
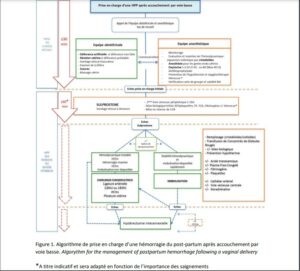
En cas de césarienne
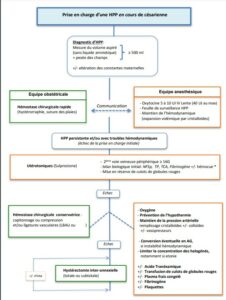
C) Prévention
– Délivrance dirigée, systématique : administration prophylactique d’ocytocine dès la sortie de l’enfant (5-10 IU IVL ou IM 2 d’ocytocine)
– Mise en place d’un sac de recueil des pertes sanguines, juste après l’expulsion permettant d’évaluer le volume des pertes sanguines
– Surveillance active de la délivrance normale par la manœuvre de mobilisation de l’utérus vers le haut (+ de traction contrôlée sur le cordon + massage utérin après expulsion du placenta si utérus hypotonique 2 )
– Surveillance systématique de toute accouchée 2h en salle de travail (importance des pertes sanguines, qualité du globe utérin, fréquence cardiaque, mesure de la TA 2)
– Délivrance artificielle en cas de non-décollement placentaire 30 minutes après l’accouchement avec vérification macroscopique du placenta et des membranes (révision utérine en cas de rétention de cotylédons ou de membranes 2)





2 réponses à “Hémorragie du post-partum immédiat”
Bonjour,
Merci beaucoup pour cette fiche assez intéressante.
Par contre 2 informations à vous apporter selon les recommandations de CNGOF 2014:
Avant de passer aux méthodes chirurgicales: il y a la possibilité de mettre en endo utérin le ballonnet de Bakri (tamponnement intra utérin )si échec Nalador au bout de 15 à 30min.
L’antibioprohylaxie suite à la révision utérine : 2 g augmentin en IVL ou Dalacine en cas d’allergie.
Merci beaucoup.
Merci beaucoup ! A rajouter lors de la prochaine mise à jour