Gynécologie – Urologie – Endoc
Fiche réalisée sans plan prédéfini
Item ECNi 38
1) Généralités 1A
Déf (loi bioéthique du 7/7/2011) : ensemble des pratiques cliniques et biologiques permettant la conception in vitro, la conservation des gamètes, des tissus germinaux et des embryons, le transfert d’embryon et l’insémination artificielle
Ouvert aux couples hétérosexuels, vivants, en âge de procréer, après consentement aux différentes techniques. Sont exclus les couples en séparation, le décès d’un des membres du couple, possibilité de révocation par écrit.
Conditions de PEC à 100 % par l’assurance maladie
– Demande d’entente préalable
– Jusqu’à 6 tentatives d’insémination artificielle, ou 4 tentatives de FIV (le compteur « est remis à zéro » en cas de réussite), puis PEC aux frais du couple
Bilan pré-AMP
– Sérologies VIH, VHB, VHC, syphilis (< 3 mois) ; vérification vaccination rubéole et sérologie toxoplasmose
– PV : mycoplasme, PCR chlamydiae (< 6 mois)
– Spermogramme (« bilan spermatique ») (< 3 mois), spermoculture (< 6 mois) 0
– Bilan psycho-social
2) Techniques d’AMP 1B
A ) Insémination artificielle (IA)
Introduction des spermatozoïdes (spz) dans le tractus génital féminin : col utérin ou cavité utérine pour favoriser la rencontre des gamètes mâles et femelles.
Technique
– IAC = sperme de conjoint, ou IAD = sperme de donneur (spz uniquement, frais ou congelé)
– Stimulation de l’ovulation : FSH recombinante (HMG) pour obtenir 1-2 follicules matures, parfois 3, + déclenchement de l’ovulation par administration d’un analogue de l’hCG
– Introduction intra-utérine ou intra-cervicale des spz 36h après l’ovulation, ou le lendemain d’un pic spontané de LH
Indications (cf. Infertilité) : dans tous les cas trompes perméables, et ≥ 1M spz mobiles
– IAC : infertilité cervicale ++ (glaire hostile ou absente), infertilité éjaculatoire…
– IAD (toujours masculine!) : stérilité masculine, maladie génétique paternelle, oligospermie extrême ou azoospermie après échec de recueil chirurgical des spz ou de FIV (+ICSI)
Particularités des IAD : délai de 18-24 mois malgré 5-10 grossesses / donneur. Les donneurs doivent être en bonne santé et < 45 ans, caryotype normal et enquête génétique normale, consentement du donneur et de son éventuelle conjointe
Résultats
– 10-15% de grossesse par tentative pour les IAC, 17% pour les IAD
– Facteurs influençant les résultats : âge de la patiente, rang de la tentative, qualité du sperme, de la stimulation ovarienne…
B ) Fécondation in vitro (FIV)
Technique
– FIV simple : simple mise en contact des gamètes in vitro pour 24h
– FIV assistée (ICSI = intra-cytoplasmic spermatozoa injection) : micro-injection d’un spz éjaculé ou ponctionné dans l’ovocyte
Recueil de gamètes féminins (≥ 1 ovocyte fécondable ayant fini sa maturation)
– Stimulation ovarienne (± idem IA), ou maturation in vitro d’ovocytes si CI à la stimulation ovarienne (SOPK, cancer hormono-dépendant ou FIV en urgence en contexte oncologique)
– Monitorage : surveillance écho et hormonale du développement folliculaire, follicule mature : 16-20mm de diamètre, importance de cerner les situations à risque de survenue d’une hyperstimulation ovarienne ou les réponses ovariennes insuffisantes.
– Ponction folliculaire : 36h après l’ovulation, souvent ponction par voie vaginale échoguidée
– Vitrification des ovocytes (à l’azote liquide 0) : même survie que les ovocytes frais
Fécondation
– Suspension de spz (dont les caractéristiques sont aussi proches que possible de la normospermie) en FIV classique, ou intro. d’un seul spz à la micropipette en ICSI
– Tous les ovocytes mis en fécondation en FIV, seulement les matures (métaphase II) en ICSI
– Observation quotidienne des embryons : possible dès 20-24h (zygote à 2 pronuclei)
Transfert d’embryon : 1 à 2 embryons sont transférés à 2-3j de la ponction ovocytaire (stade 4 cellules / 8cellules / blastocyte), congélation / vitrification des embryons surnuméraires. Test de grossesse à réaliser 12j après le transfert d’embryon. Si positif, il doit être répété régulièrement jusqu’à un seuil de visibilité embryonnaire échographique.
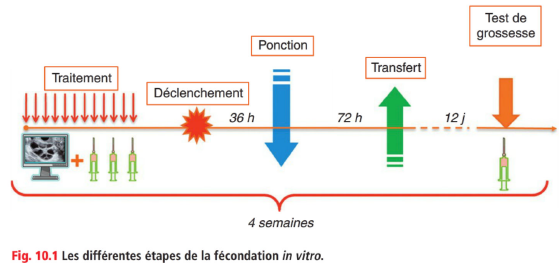
Indications (cf. Infertilité)
– FIV simple : infertilité tubaire, endométriose, infertilités idiopathiques, échec des IA
– ICSI : oligo-asthéno-tératospermie (OATS) ou cryptozoospermie sévères, échec de FIV classique. Les situations de diagnostic génétique pré-implantatoire font appel à l’ICSI.
Résultats
– 20-25 % de grossesse par cycle de transfert d’embryons frais
– Facteurs influençant les résultats : âge, rang de tentative, indication, nombre d’embryons transférés
C ) Oncofertilité
Techniques de conservation de fertilité en vue d’un traitement stérilisant (cancéro ++)
Transposition ovarienne : déplacement chirurgical de l’ovaire (gouttière pariéto-colique ++) dans le cadre d’une radiothérapie pelvienne
Autoconservation : contexte de cancers hormono-dépendants
FIV « en urgence » avec vitrification des embryons : technique de référence, concerne les adultes en couple envisageant un projet parental. Délai de 2 semaines pour sa mise en œuvre.
Conservation de tissu ovarien puis autogreffe ultérieure : Seul moyen de préserver la fertilité des patientes impubères. Réalisable si traitement hautement gonadotoxique et bonne réserve folliculaire ; prélèvement par coelioscopie, pas de stimulation ovarienne (± maturation in vitro)
3) Complications 1A
Liées à la stimulation de l’ovulation (dans tous les cas)
– Syndrome d’hyperstimulation ovarienne (HSO, 2 %) : ascite majeure, pleurésie, SDRA, IRA, accidents thrombo-emboliques, leucocytose importante dans les formes les plus sévères
– Torsion d’annexe : stimulation d’un ovaire avec multiples follicules de grande taille
– Autres : allergie, céphalées, métrorragies…
Liées au prélèvement ovocytaire (dans les FIV)
– Complications infectieuses et hémorragiques (abcès ovarien, hémopéritoine, perforation digestive…)
– Complications de l’anesthésie
Liées aux grossesses issues d’AMP
– Pathologies vasculaires gravidiques
– Diabète
Liées à l’implantation embryonnaire (dans les FIV) : grossesse multiple !





Une réponse à “Assistance médicale à la procréation”
Bonjour,
Il me semble que les couples homosexuels féminin et les femmes seules sont maintenant éligibles.