Infectieux – Pédiatrie
Fiche réalisée selon le plan OD
Item ECNi 144
!! URGENCES !!
| Etiologie / Clinique |
|---|
| Sepsis grave / choc septique Immunodépression Nourrisson < 6 semaines Crise fébrile (convulsions), syndrome d’hyperthermie majeure |
Déf (HAS 2016) : hausse de la température centrale au dessus de 38° chez un enfant normalement couvert, dans une température ambiante tempérée, en l’absence d’activité physique intense. La méthode de référence en pédiatrie est la mesure avec un thermomètre électronique par voie rectale !
Une fièvre est dite prolongée si elle évolue depuis ≥ 5 jours chez le nourrisson (avant 2 ans), ≥ 7 jours chez l’enfant après 2 ans.
Les causes virales sont encore plus fréquentes que chez l’adulte après 3 mois.
Avant l’âge de 3 mois, les infections bactériennes invasives graves sont fréquentes !
2) Orientation diagnostique 1A
A) Clinique
L’examen clinique est souvent aspécifique et pauci-symptomatique. Il convient d’éliminer des situations d’urgences.
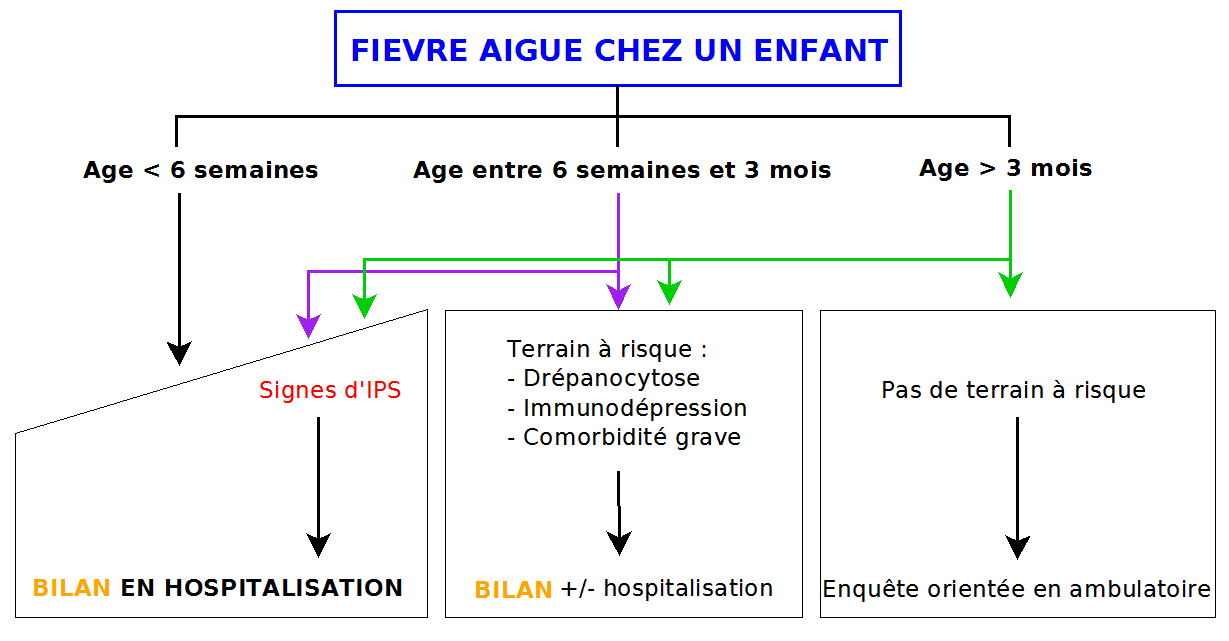
- Terrain à risque
Age : < 3 mois, et en particulier < 6 semaines
Terrain : Drépanocytose, immunodépression, maladie chronique
FdR d’infection néonatale (nourrisson < 3 mois, surtout entre 4-6e semaine de vie)
– Prélèvement vaginal maternel positif à Streptocoque groupe B
– Fièvre maternelle périnatale
– Prématurité
– Rupture de la poche des eaux > 12h / liquide amniotique teinté
- Signes de gravité de l’infection
Recherche des signes d’infection potentiellement sévère (IPS)
« Troubles…
– de la vigilance et/ou du tonus : somnolence, hypotonie ;
– du comportement : anomalies du cri, irritabilité ou inconsolabilité ;
– de l’hémodynamique : tachycardie, TRC ≥ 3 s, pouls mal perçus ;
– de la coloration : teint gris, pâleur, cyanose, marbrures ;
Signes…
– de détresse respiratoire : polypnée, signes de lutte ;
– de déshydratation aiguë, difficultés d’alimentation ;
– en faveur d’une infection ostéoarticulaire : douleur à la mobilisation ;
– autres : purpura, distension abdominale. »
- Complications spécifiques
– Crise fébrile = crise convulsive occasionnelle en climat fébrile, survenant en l’absence de toute atteinte infectieuse ou non du SNC (enfant de 1-3 ans ++)
– Syndrome d’hyperthermie majeure (notamment si sur-couverture) : T > 40,5°, défaillance multiviscérale, risque de séquelles neurologiques et de décès
– Déshydratation (rare)
B) Paraclinique
> Aucun examen complémentaire n’est indiqué chez l’enfant > 3 mois en cas de fièvre bien tolérée et en l’absence de terrain à risque, notament dans les situations suivantes :
– Tableau viral bénin (dont angine avant 3 ans)
– OMA purulente
> Examens paracliniques orientés par le point d’appel ++
> Bilan de 1ere intention
– immédiatement si signe d’IPS / terrain à risque dont nourrisson < 3 mois (situations d’urgence)
– après 72h en cas de fièvre isolée bien toléré du nourrisson (< 2 ans 0), ou 5 jours chez l’enfant plus âgé
| Bilan de 1ère intention en cas de fièvre |
|---|
| Bio – NFS, CRP ± procalcitonine – TDR grippe, virologie nasale si hospitalisation – Frottis-goutte épaisse si retour de zone paludéenne – BU ± ECBU (ECBU d’emblée si ≤ 1 mois) – Hémocultures si signes de gravité ou age < 6 semaines – Ponction lombaire si signes de gravité ou age < 6 semaines |
| Imagerie – Rx thorax |
C) Synthèse 0
3) Traitement symptomatique 1A
Les critères d’hospitalisation sont :
– Sepsis grave / choc septique
– Age < 6 semaines (ou age < 3 mois + signes d’infection potentiellement sévère)
– Absence d’amélioration après réévaluation ou adaptation thérapeutique
– Difficultés familiales ou de traitement PO
- Antipyrétiques (non systématiques, objectif = confort de l’enfant ++)
Paracétamol 15 mg/kg 4 fois par jour
± AINS (Ibuprofène) en 2e intention ssi mauvaise tolérance malgré traitement bien conduit 24h par paracétamol
- Lutte contre la déshydratation
Boissons abondantes ++
Ne pas surcouvrir l’enfant, ne pas surchauffer la pièce





5 réponses à “Fièvre aiguë de l‘enfant”
Le contenu du bilan systématique n’est pas très clair, notamment sur les indications des hémocultures et de la PL, il est développé une fois en situation d’urgence et une autre pour les nourrissons de < 3 mois avec des variations. Pour le traitement, l’ibuprofène est le seul AINS à avoir une AMM pour les infections pédiatriques. Le pilly semble assez catégorique sur leur utilisation en cas de fièvre aiguë (« non recommandés »), mais le CNPU décrit les effets secondaires sans mention particulière
Plus de détails sur l’utilisation des AINS chez l’enfant à visée antipyrétique (reco HAS 2016)
https://www.has-sante.fr/portail/jcms/c_2675295/fr/fiche-memo-prise-en-charge-de-la-fievre-chez-l-enfant
Bonjour, tout d’abord merci pour votre super travail !
j’ai une petite question pour l’étiologie: dans un de mes cours on dit que justement il y’a tres peu de risque d’infection avant 3mois car les Ac de la mère passent dans le cordon ombilical ?
Merci
Bonjour, et merci pour votre commentaire !
Les anticorps maternels sont bien retrouvés dans le sang du nouveau-né (jusqu’à 6 mois dans mes cours), ce qui permet de protéger l’enfant dont le système immunitaire est immature.
Mais la couverture induite par cette immunité passive, quand elle ‘fonctionne’ ne protège que des infections contre lesquelles la mère est déjà immunisée (par antécédent infectieux ou vaccination). Ce n’est donc pas une protection parfaite ni universelle, et c’est aussi une raison pour laquelle les infections à cet âge sont potentiellement plus graves : s’il s’agit d’une infection contre laquelle la mère était immunisée, cela signifie que l’agent infectieux a proliféré malgré la défense passive conférée par les immunoglobulines maternelles. Si la mère n’était pas immunisée, alors l’enfant n’a aucune ligne de défense..!
C’est sans doute la phrase : « Avant l’âge de 3 mois, les infections bactériennes invasives graves sont fréquentes ! » qui gène Benoid. Il faut sans doute la comprendre par « sont une cause fréquente de fièvre ». Les Ac maternelles doivent en effet bien protéger contre les virus et les « petites bactéries », mais moins contre les bactéries virulentes.
Mais oui, les infections chez le nouveau-né sont (heureusement) rares !