Endocrino – Oncologie
Fiche réalisée selon le plan MGS
Item ECNi 239
Epidémio
– Incidence (Fr) = 8500 cas / an, 1,5 % de l’ensemble des cancers, en augmentation
– Sex-ratio féminin = 3, 4e cancer de la femme
Type anapath
| Type anapath | Particularités | |
|---|---|---|
| Carcinomes différenciés (90-95%) d’origine vésiculaire (épithéliale) | Carcinomes papillaires (85%) | Bon pronostic (sf certains variants) Atteinte ganglionnaire ++ Unique cancer du sujet jeune 5 % de formes familiales affectant plus de deux membres de la famille |
| Carcinomes vésiculaires (5-10%) | Dissémination hématogène possible Formes encapsulées (bon prono) et invasives (mauvais prono) Différentiel avec un adénome vésiculaire difficile 1B |
|
| Carcinomes peu différenciés (2-5%) : insulaire, oncocytaire | Pronostic intermédiaire entre les autres ‘différenciés’ et les anaplasiques | |
| Carcinomes anaplasiques (1%) | Sujet âgé +++ Souvent dédifférenciation d’un cancer papillaire négligé |
|
| Carcinomes médullaires développés aux dépens des cellules C (5%) | Tumeur neuroendocrine exprimant le calcitonine et l’antigène carcinoembryonnaire (ACE) Intégration dans une NEM2 (25%) |
|
| Autres (rares, 1%) | Lymphome, métastase thyroïdienne (cancer du rein à cellules claires ++) | |
| Clinique | Paraclinique |
|---|---|
| Nodule thyroïdien ± ADP cervicale | Histologie Calcitonine > 100 pg/mL (cancer médullaire) |
A ) Clinique 1A
En dehors des découvertes fortuites à l’imagerie, le principal mode de révélation est l’inspection / palpation d’un nodule thyroïdien.
Plus rarement, révélation par d’autres signes
– ADP cervicale
– Signes de compression (paralysie récurrentielle ++)
– Flushes et/ou diarrhée dans le cadre d’un cancer médullaire métastatique
– Signes en lien avec une métastase (pulmonaire et osseuse dans tous les cas, ± hépatique dans les cancers médullaires)
B ) Paraclinique 1B
La stratégie initiale des examens complémentaires est décrite dans la fiche Nodule Thyroïdien.
Une mesure de la calcitonine > 100 pg/mL oriente vers un cancer médullaire de la thyroïde, mais ce dosage n’est pas parfaitement spécifique (cf. différentiels).
Le diagnostic de certitude est réalisé par l’anatomo-pathologie lors de l’exérèse d’un nodule suspect. Le tableau ci-après décrit les lésions caractéristiques observées selon le type de cancer.
| Type histo | Macroscopie | Microscopie |
|---|---|---|
| Carcinome papillaire | Nodule non-encapsulé Calcifications |
Anomalies nucléaires pathognomoniques * Architecture papillaire Calcosphérite |
| Carcinome vésiculaire | Nodule encapsulé | Atypies nucléaires Invasion / franchissement de la capsule, emboles vasculaires |
| Carcinome médullaire | Nodule blanc non-encapsulé, souvent à la jonction des 1/3 supérieur et moyen | Cellules épithéliales, marqueurs neuroendoc et calcitonine + Stroma amyloïde (80%) |
| Carcinome anaplasique | Tumeur volumineuse, infiltrante | Cellules très atypiques, peu différenciées, exprimant des cytokératines |
* Anomalies nucléaires du carcinome papillaire = critères diagnostiques !
– Aspect de « verre dépoli »
– Incisions nucléaires en grain de café
– Empilement des noyaux (chevauchement)
– Pseudo-inclusions nucléaires
– Clarification des noyaux
C ) Diagnostic différentiel 1A
Autres étiologies de goitre / de nodule thyroïdien
Différentiels du carcinome médullaire devant une élévation de la calcitonine
– CT > 100 pg/mL : tumeurs non-thyroïdiennes (broncho-pulmonaires, pancréatiques, phéochromocytome)
– CT entre 20 et 50 pg/mL : hyperplasie des cellules C (terrain : homme obèse et tabagique), thyroïdite auto-immune, insuffisance rénale, gastrite atrophique, traitement par IPP
Facteurs pronostiques
– Taille de la tumeur (40 % des diagnostics sont faits au stade de microcarcinome, < 10 mm) stades TNM et UICC
– Age, surtout dans les cancers de souche vésiculaire
– Type histologique : les carcinomes anaplasiques ont un pronostic redoutable sont responsables de ¾ des décès par cancer thyroïdien, toujours classés stade IV UICC
– Caractère complet de l’exérèse chirurgicale
– Temps de doublement de la calcitonine après traitement d’un carcinome médullaire : > 2 ans (bon prono), < 6 mois (mauvais prono)
Survie
– A 10 ans : 90 % pour l’ensemble des cancers thyroïdiens, 95 % pour les carcinomes papillaires
– A 5 ans : 80 % pour les carcinomes médullaires
– A 1 an : survie relative de 15 % pour les carcinomes anaplasiques
A ) Bilan
Classification (TNM et UICC, 2017) 0
| Classification TNM (2017) | ||
|---|---|---|
| T | T1 : ≤ 2 cm, intrathyroïdienne – T1a : < 1 cm – T1b : 1 à 2 cm – T1m : tumeur multifocale |
|
| T2 : 2 à 4 cm | ||
| T3 : > 4 cm – T3a : > 4 cm dans sa plus grande dimension mais limitée à la thyroïde – T3b : toute taille avec extension extra-thyroïdienne touchant seulement les muscles avoisinant la thyroïde |
||
| T4 : dépassant largement la capsule thyroïdienne – T4a : vers tissu sous-cutané, larynx, trachée, œsophage, récurrent – T4b : vers aponévrose pré-vertébrale ou des vaisseaux médiastinaux ou englobant l’artère carotide |
||
| N | N1a : adénopathies métastatiques régionales dans le compartiment central du cou | |
| N1b : adénopathies métastatiques régionales, cervicales uni-, bi- ou controlatérales ou médiastinales supérieures | ||
| M | M1 : métastase à distance | |
| Stade UICC avant 55 ans | Stade UICC après 55 ans | |
| I | Tout T, tout N, M0 | T1/T2, N0, M0 |
| II | Tout T, tout N, M1 | T3a/T3b, N0, M0 T1/T2/T3, N1, M0 |
| III | – | T4a, tout N, M0 |
| IV | – | IVA : T4b, tout N, M0 IVB : Tout T, Tout N, M1 |
Note 1A : les cancers anaplasiques sont toujours classés en stade IV, quelle que soit l’étendue de la maladie au diagnostic.
Bilan étiologique 1A : recherche de mutation du gène RET à la recherche d’une néoplasie endocrinienne multiple de type 2 (NEM2) pour tout carcinome médullaire
B ) Traitement
- Chirurgie initiale (1ère intention quel que soit le type)
Modalités
– Thyroïdectomie totale +++
– Curage ganglionnaire (compartiment central et/ou latéral) : curatif (systématique si N+ avéré) ou prophylactique (systématique si cancer thyroïdien de l’enfant et l’adolescent, carcinome médullaire ; controversé dans les cancers différenciés)
Note : dans le cas d’un microcarcinome découvert de manière fortuite à l’examen anapath d’une pièce de lobectomie, la réintervention n’est pas nécessaire.
Complications (1-3 % hors hypothyroïdie)
– Hypothyroïdie définitive (systématique) : traitement substitutif par L-T4 à vie
– Hémorragie (risque d’hématome suffocant dans les 48h) : dégrafage immédiat
– Hypoparathyroïdie transitoire ou définitive : substitution par calcium et vitamine D
– Paralysie récurrentielle (risque accru si curage ou réintervention) : dysphonie, dyspnée
- Cancers différenciés d’origine vésiculaire
> IRAthérapie : traitement adjuvant par iode 131
Indications : discutées en RCP, ce traitement permet de réduire les récidives et la mortalité chez les patients a haut risque, mais n’a pas d’effet démontré chez les patients à bas risque.
Modalités
(1) Avant le traitement
– Stimulation préalable par TSH : au moins 4 semaines de sevrage en L-T4 ou TSH recombinante humaine (rhTSH, voie IM) si hypothyroïdie profonde
– Eviter les produits riches en iode : amiodarone, produits de contraste, bétadine
(2) Administration de 30 à 100 mCi (1110 – 3700 Bq) en chambre radio-protégée
(3) Après le traitement
– Eviter le contact avec les femmes enceintes et les enfants < 15 ans dans les jours suivant le traitement, renforcer les règles habituelles d’hygiène
– Scintigraphie corporelle totale systématique à 2-8 jours
± Corticothérapie pour limiter les phénomènes inflammatoires en cas de masse thyroïdienne résiduelle importante
Contre-indications : grossesse, allaitement
Complications
– Précoces : nausées, oedèmes
– Tardives : agueusie, sialadénite
– Risque transitoire de fausse couche : contraception 6-12 mois post-traitement
> Hormonothérapie
Indications
– Patients à haut risque de récidive
– Cancer non-guéri après traitement initial
Modalités
– Administration de L-T4 à dose freinatrice de la TSH
– Adaptation selon la TSH mesurée à 6 semaines – 2 mois du début de ttt, le dosage de T3 doit rester normal (la mesure de T4 n’a pas d’intérêt)
– Surveillance annuelle ou bi-annuelle une fois la posologie bien déterminée
Complications : toxicité cardiaque et osseuse
> PEC des récidives
Récidives cervicales (10-20 %, 80 % sont ganglionnaires) : chirurgie ± IRAthérapie si les lésions fixent l’iode
Métastases à distance (< 10%)
– Localisation au poumon, à l’os, récidive locale fréquemment associée
– IRAthérapie = référence pour les métastases multiples fixant l’iode, ⅓ de guérison après administrations itératives
– Cancers réfractaires (ne fixant pas l’iode) : L-T4 maintenue à dose freinatrice. La chimiothérapie est peu efficace, la radiothérapie seulement palliative.
- Cancers anaplasiques
Radio-chimiothérapie
L’iode radioactif n’a aucune efficacité.
- Cancers médullaires
Traitements locaux, chimiothérapie dans les maladies persistantes (rarement efficace dans les formes disséminées)
L’iode radioactif n’a aucune efficacité.
C ) Suivi
> Carcinomes différenciés d’origine vésiculaire : écho et Tg +++
Dosage thyroglobuline (et Ac anti-Tg systématiquement couplé) : doit être indétectable après une chirurgie + IRAthérapie (mesurée sous stimulation par TSH recombinante) ; son élévation traduit une maladie persistante ou récidivante.
Echographie cervicale : recherche de récidive thyroïdienne / ganglionnaire
Suites de PEC
– Suivi clinique + TSH et Tg annuels pour les patients avec avec une échographie normale et une Tg indétectable après rhTSH (considérés comme guéris : 1 % de récidive à 10 ans).
– Ganglions suspects à l’écho : cytoponction avec dosage de Tg dans le produit de ponction
– Tg dosable / en élévation : TDM cervico-thoracique, IRM, TEP au 18-FDG
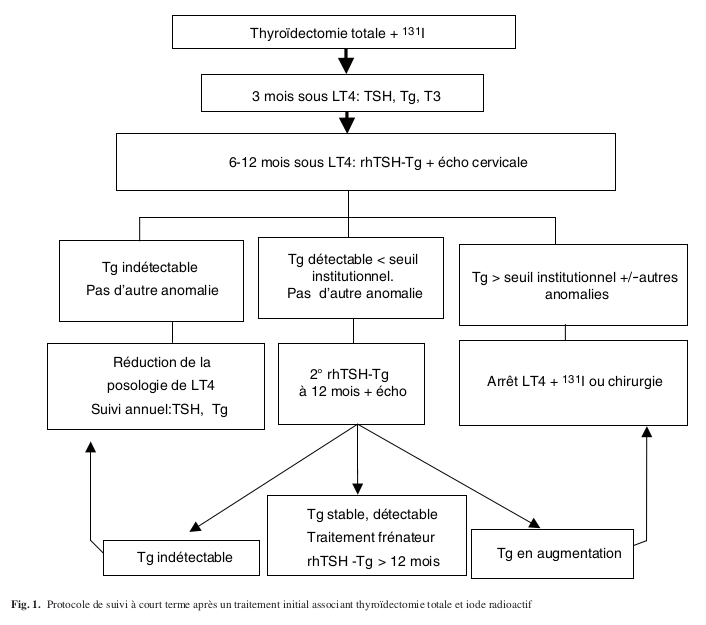
(Source: Consensus 2007 – Document SFE)
> Carcinomes médullaires : calcitonine
Calcitonine indétectable à 3 mois post-op (rémission) : surveillance annuelle calcitonine
Calcitonine détectable (maladie persistante) : bilan de localisation par TDM ou IRM hépatique, TDM thoracique, et IRM osseuse ssi calcitonine > 150 µg/L à la recherche de métastases





Une réponse à “Cancer de la thyroïde”
Il est noté dans le ref d‘endocrino classification „AJCC“ (tableau) et „UJCC“(texte). Si je ne me trompe pas, il s‘agit de la classification UICC = union internationale contre le cancer (utilisé en français dans la littérature !)