Hémato – Méd. Interne
Fiche réalisée selon le plan OD
Item ECNi 210
| Clinique | Paraclinique |
|---|---|
| Facteur anatomique de saignement hémorragie interne fièvre |
plaquette < 20000/mm3 trouble de la coagulation associée |
Déf 1 : taux de plaquette < 150 000 / mm3 (ou 150 G/L)
1) Etiologie 1
A) Périphérique
Par hyperdestruction
– Purpura thrombopénique immunologique
– Thrombopénie des maladies auto-immunes (lupus, syndrome d’EVANS etc.)
– thrombopénie par allo-anticorps : transfusion sanguine, allo-immunisation materno-fœtale.
– thrombopénies médicamenteuses : TIAH, antiarythmique, antiépileptiques, antibiotiques, chimiothérapie anticancéreuses ++ .( dans les 5-15 jours)
– thrombopénie infectieuse ou post-infectieuse (VHB,VHC, VIH ; CMV, EBV etc.)
Par consommation excessive
– CIVD (quelque soit l’origine)
– micro-angiopathies thrombotiques
Par séquestration (hypersplénisme)
– hypertension portale
– parasitose
– hémopathie
– etc.
B) Centrale
- Acquise
Insuffisance médullaire globale
– envahissement médullaire
– aplasie médullaire,
– hémopathies malignes : leucémies aiguës, syndrome myélodysplasique acutisés
– Cancers solides métastasés à la moelle
– carence en vit B12 / folate
Atteinte mégacaryocytaire sélective 0
– médicament
– OH aigu
- Congénitale 0 (rare)
Pathologie génétique : maladie de Fanconi, sd de Bernard-Soulier
Atteinte congénitale : virose néo-natale, médicament pendant la grossesse…
C) Constitutionnelle
Elles sont rares. Ne pas confondre avec une thrombopénie néonatale par sepsis ou allo-immunisation materno-fœtale.
– Amégacaryocytoses congénitales,
– Syndrome de Wiskott-Aldrich,
– Maladie de May-Hegglin
– Thrombopénies MYH9
D) Synthèse
Principales causes de thrombopénie
| Etio | Clinique | Paraclinique |
|---|---|---|
| Infection chronique (VIH, VHC/VHB, H. pylori 0) | pauci-symptomatique | Séro recherche H.pylori |
| Lupus 0 | lésions cutanées, photosensibilités, polyarthrite non érosive, atteinte pulmonaire, cardiaque, neurologique | FAN ± ACC |
| Thyroïdite 0 | signe d’hyper ou d’hypothyroïdie | TSH, TRAK, anti-TPO |
| Déficit immunitaire | infection à répétition | EPP |
| PTI | diagnostic d’élimination | |
| Hypersplénisme | SMG | bilan hépatique, écho abdo |
| CIVD | bilan de coagulation | |
| MAT | souvent infection bénigne de l’enfant | anémie hémolytique (schizocyte) BU + bilan rénal |
| Infection aiguë | signes infectieux | |
| TIH | prise d’héparine dans les 5-15 jours | |
| Insuffisance médullaire 0 |
syndrome anémique, infections à répétition |
myélogramme |
2) Orientation diagnostique
Le diagnostic de thrombopénie est suspecté par la clinique. 2 signes :
– Purpura pétéchial, parfois ecchymotique, déclive, non infiltré
– Hémorragie spontanée des muqueuses, digestive, rétinienne, méningée
Il est posé par une NFS. Cependant, en cas d’absence de signe clinique, il faut éliminer une fausse thrombopénie à l’héparine du au tube EDTA. Il convient de refaire un prélèvement avec tube citraté.
A) Clinique 1
Les principaux renseignements sont :
– présence d’une fièvre
– prise de toxique (médicament, OH)
– présence d’un syndrome tumoral, des signes de cytopénie
– grossesse ou retour de voyage
B) Paraclinique 2
En cas d’absence d’orientation clinique
> Examen de 1ere intention
| Bilan de 1ere intention devant une thrombopénie |
|---|
| NFS + frottis |
| bilan de coagulation |
| BU + bilan rénal |
> Myélogramme indiqué pour éliminer une cause centrale en l’absence de cause périphérique évidente, ssi
– signe biologique : anomalie de lignée (quantitative ou qualitative)
– signe clinique : organomégalie, AEG, douleur osseuse chez l’enfant
– absence de réponse au traitement de PTI
– > 60 ans
– avant splénectomie (indiscutable chez l’adulte, discutable chez l’enfant)
– ± avant corticothérapie (chez l’enfant) ou rituximab (chez l’adulte)
> Examen de 2e intention (si examen de 1ere intention ± myelogramme négatif)
| Bilan de 2e intention |
|---|
| bilan hépatique ± écho |
| bilan de PTAI |
C) Synthèse 0
Arbre diagnostic à mettre à jour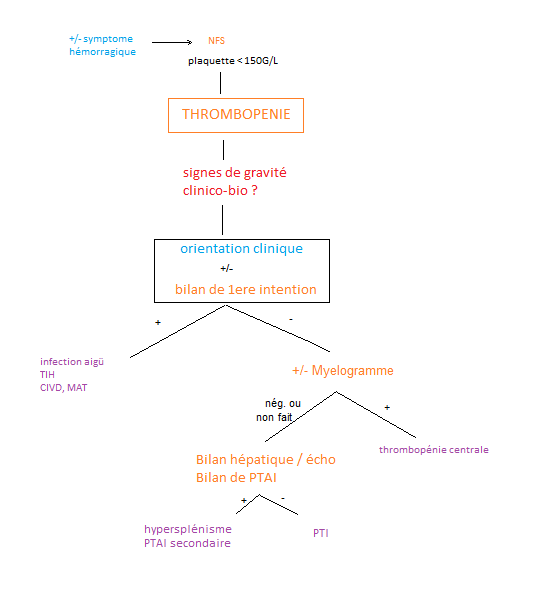
3) PEC
- Evaluation de la gravité 1
– présence d’un purpura cutanéomuqueux extensif, a fortiori s’il est nécrotique;
– la découverte de bulles hémorragiques endobuccales;
– l’apparition de signes neurologiques ou d’une céphalée intense et persistante;
– la présence d’hémorragies au fond d’œil
Signes de gravités paracliniques
– plaquette < 20 G /L
– Plaquette < 20 – 50 G/L : Signes hémorragiques rares (sauf prise de médicaments antiplaquettaires, anomalie fonctionnelle plaquettaire associée, hémopathie, anomalie de coagulation, traumastisme minimes)
– Plaquette 50 – 150 G/L : habituellement asymptomatique (sauf thrombopénie)
Examens fonctionnels 0 (en urgence ! )
– groupe sanguin si hémorragie importante
– TDM neuro si trouble neurologique
– écho abdo si douleur abdominal / hématurie
– fond d’oeil si plaquette < 20 000/mm3
- Traitement symptomatique 0
La PEC étiologique est primordiale
La transfusion de plaquette dépend de chaque cas, selon l’étiologie et la présence de signe de gravité.





Une réponse à “Thrombopénie”
Les définitions du PTAI et du PTI ne sont pas claires dans les différentes sources. Pour cette fiche
– Le PTAI regroupe toutes les causes de thrombopénie avec auto-anticorps
– Le PTI correspond à un PTAI « idiopathique ».