Gynéco-obst. – Hémato
Fiche réalisée selon le plan MGS
Item ECNi 23
Déf : présence chez une femme enceinte d’anticorps irréguliers (non-A non-B) dirigés contre un antigène de groupe sanguin.
Physiopathologie
L’allo-immunisation implique une immunisation préalable, au cours ou en dehors de la grossesse
– Passage d’hématies fœtales « incompatibles » +++ dans la circulation maternelle lors de la grossesse (hémorragie fœto-maternelle), cela peut se produit dans des circonstances à risque (cf. FdR), mais cela peut également se réaliser de manière spontanée et silencieuse.
– Beaucoup plus rarement, il s’agit d’une erreur transfusionnelle ou échange d’aiguilles entre toxicomanes
Le moindre passage d’hématies fœtales dans la circulation maternelle peut provoquer une réactivation de l’immunisation et donc une production importante d’Ac maternels qui atteindront la circulation foetale par voie trans-placentaire.
L’allo-immunisation expose le fœtus et le nouveau-né à la survenue d’une anémie en cas d’incompatibilité sanguine fœto-maternelle, c’est-à-dire lorsque le fœtus présente l’antigène (Ag) érythrocytaire correspondant à l’anticorps (Ac) maternel. En raison de la persistance des Ac maternels dans le sang foetal, cette anémie hémolytique peut se prolonger plusieurs semaines après la naissance. Les allo-immunisations aux conséquences fœtales et néonatales les plus fréquentes et graves sont anti-D (Rh1), c (Rh4) ou KELL.
Epidémio : 1ère cause d’anémie foetale
| Clinique | Paraclinique |
|---|---|
| – | RAI positives, titrage et identification de l’anticorps obligatoires |
A ) Clinique
Anamnèse : mère Rh neg et père Rh positif ou inconnu.
Facteurs de risque (= toute situation favorisant les échanges sanguins mère-foetus)
– Métrorragies
– IVG
– GEU
– Prélèvements ovulaires : amniocentèse, choriocentèse, cordocentèse
– Chir mobilisant l’utérus : laparotomie, cerclage
– Trauma abdo
– Version par manœuvre externe (VME)
– Mort fœtale in utero (MFIU), avortement spontané, décollement placentaire 0
– Accouchement
– (BCP PLUS RAREMENT : erreur transfusionnelle ou échange d’aiguilles entre toxicomanes)
Examen clinique : asymptomatique hors complications
B ) Paraclinique
Double détermination de groupe maternel, puis paternel si mère RhD- 2
Recherche d’agglutinines irrégulières (RAI)
– Systématique au T1 + en période périnatale
– Obligatoire au 6e, 8e et 9e mois si mère RhD- (sf injection de Rophylac®) ou ATCD transfusionnel / obstétrical, systématiquement proposé au 7e mois dans les mêmes conditions
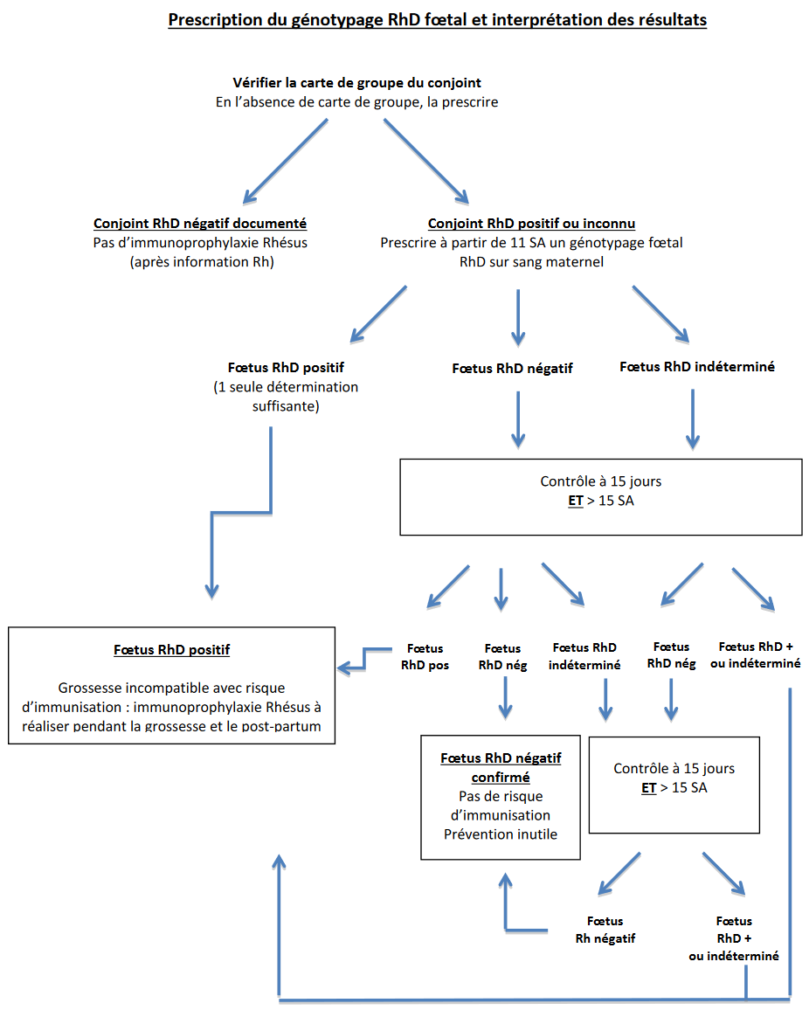
Génotypage du rhésus foetal dès 11SA (si mère RhD- et père RhD+ / inconnu)
– Si RhD- : confirmation par un 2e prélèvement (≥ 2 semaines plus tard, et après 18SA 1A / 15 SA 2), puis confirmation à la naissance 2
– Si RhD+ : grossesse incompatible. Pas de nouveau prélèvement, prophylaxie systématique à 28SA et en post-partum 2.
Le diagnostic positif est réalisé par une Recherche d’Agglutinines Irrégulières (RAI), avec titrage et identification obligatoire des Ac.
A) Histoire naturelle
Le risque d’anémie foetale n’existe qu’en cas d’incompatibilité, et dépend du taux d’Ac maternels, ce risque est quasi-nul pour un titrage < 16 et un dosage pondéral < 1 µg/mL, mais des réactivations brutales sont possibles.
B) Complications
Anémie fœtale : signes écho
– Mesure du pic systolique de vélocité de l’artère cérébrale moyenne fœtale : accélération du flux de l’artère cérébrale moyenne fœtale (corrélé au degré d’anémie)
– Signes d’anasarque (signes tardifs d’une anémie sévère souvent < 5 g/dL) : œdème sous-cutané, ascite, épanchement péricardique…
– Tracé cardiaque sinusoïdal typique des anémies foetales sévères
Chez le nouveau-né : anémie hémolytique, ictère sévère néonatal
A ) Bilan
Bilan systématique devant une RAI positive au T1
– Identification de l’anticorps maternel
– Identification du génotype fœtal (ADNf libre circulant par PCR sur sang maternel ; ou phénotypage du père)
– Si incompatibilité materno-foetale : quantification de l’anticorps +++ par titrage (Coombs) ± dosage pondéral pour les Ac anti-Rh
B ) Traitement
Surveillance selon les résultats quantitatifs
– Titrage de l’AC < 16 ou dosage pondéral < 1 µg/mL : surveillance biologique (titrage et dosage pondéral réguliers)
– Titrage de l’AC ≥ 16 ou dosage pondéral ≥ 1 µg/mL : surveillance biologique + échographique hebdomadaire
PEC des complications
– Anémie foetale : transfusion fœtale in utero par ponction du cordon ombilical sous guidage échographique (si anémie précoce et bien tolérée) ou extraction foetale en urgence (si anasarque ou rythme cardiaque foetal sinusoïdal)
– Anémie néonatale : transfusion ou exsanguino-transfusion
– Ictère néonatal sévère : photothérapie ± exsanguino-transfusion si nécessaire
C ) Prévention
Seule la prévention de l’allo-immunisation anti-RhD est possible par injection d’immunoglobulines anti-D (Rophylac®). A partir du 2ème trimestre, la dose ciblée à injecter doit être calculée selon un test de quantification de l’hémorragie fœto-maternelle (test de Kleihaueur)
La prévention est réservées aux potentielles situations d’incompatibilité (mère RhD- et foetus connu ou présumé RhD+)
– Systématique au début du 3ème trimestre (28SA) et dans les 72h post-partum 2
– Ciblée sur les situations à risque d’hémorragie fœto-maternelle dans les 72h de l’événement à risque 1A