Urgences – Pneumo – Pédiatrie
Fiche réalisée selon le plan MGS
Item ECNi 354
Déf : Inhalation accidentelle d’un corps étranger (CE) de nature variée mais le plus souvent alimentaire, dans les voies aériennes.
Epidémiologie : 2 grands pics de fréquence
– Enfance (avant 3 ans après l’acquisition de la préhension et de la marche) +++ : garçons (70% des cas) avec pic entre 1an et 4 ans 1B . Les cacahuètes et autres graines d’oléagineux sont le plus fréquemment en cause.
– Vieillesse ++
– Les CE des voies aériennes représentent 7% des décès accidentels avant 4 ans 0
– La survenue est rare chez l’adulte et l’adolescent
| Clinique | Paraclinique |
|---|---|
| CE récent : épisode d’asphyxie, signes de détresse respiratoire au cours d’un repas, d’un jeu CE ancien : pneumopathies récidivant au même endroit |
Rx thorax : inflation de piégeage Endoscopie bronchique +++ |
A ) Clinique
-
Anamnèse
Facteurs de risque
– Vieillesse : trouble de déglutition (maladies neurologiques : séquelle d’AVC etc.) ; mauvaise dentition
– Adulte et adolescent : traumatisme facial (inhalation de fragments dentaires) ; activités de bricolage (inhalation accidentelle d’objets tenus entre les dents) ; troubles de la conscience (crise convulsive, coma, intoxication éthylique aigue etc.)
-
Examen physique
Phase initiale : syndrome de pénétration
– Toux violente, quinteuse, de début brutal responsable de pétéchies sous-cutanées (visage, tronc) et muqueuses (bouches, conjonctive)
– Accès de suffocation : tirage, cornage, cyanose jusqu’à détresse respiratoire aiguë
– Auscultation : normale si expulsion ou enclavement distal, wheezing et diminution du MV en regard du CE si enclavement proximal 1A, ± « bruit de drapeau » pour un CE mobile 1B
Phase tardive : obstruction subaiguë ou chronique
– Peut rester asymptomatique des années
– Toux chronique, bronchite sifflante, bronchorrhée, pneumonies à répétition
– Hémoptysie
Notes :
– L’anatomie des bronches principales adultes explique une fréquence plus importante des CE à droite (bronche plus large et verticale qu’à gauche). Cette particularité n’est pas retrouvée chez l’enfant!
– Lorsqu’il est proximal (pharyngé) et peu obstructif, la présence du CE n’est pas responsable de détresse respiratoire mais d’une simple gêne pharyngée. 1B
– Les signes de dyspnée varient selon la localisation du CE (cf. dyspnée aiguë), plutôt inspiratoire pour un CE laryngé, expiratoire pour un CE bronchique ou aux 2 temps pour un CE trachéal 1B (mais ont une faible valeur localisatrice par rapport au bilan ! 0)
B ) Radio thoracique
Phase initiale : la topographie des signes est plus fréquemment droite que gauche chez l’adulte (bronche souche droite plus large et verticale)
– Signe direct (rare, 10%) : CE radio-opaque
– Atélectasie
– Hyperinfiltration de piégeage = hyperclarté pulmonaire unilatérale majorée en expiration
– ± Pneumothorax / pneumomédiastin 0
Phase tardive : idem phase initiale, possibles signes de complications
– Abcès pulmonaire, pneumopathies récidivant dans le même territoire
– Pleurésie
– Dilatation des bronches pouvant apparaitre plusieurs années après enclavement
C ) Diagnostic différentiel
- Présentation clinique aiguë ou subaiguë :
Devant le syndrome de pénétration
– Epiglottite aiguë
Devant une infection respiratoire basse
– Pneumonie aiguë communautaire
– Bronchite aiguë sifflante
- Présentation chronique ou récidivante
Devant un trouble persistant de la ventilation
– Tumeur bronchique obstructive ( + infection récidivante dans le même territoire)
– Sténose bronchique congénitale ou acquise
– Foyers de bronchectasies (+ infection récidivante dans le même territoire)
N.B : les foyers de bronchectasies peuvent être la conséquence de CE persistant.
3) Evolution 1A
A) Histoire naturelle
Expulsion (50%) : peut passer inaperçue si le CE est immédiatement dégluti
Enclavement : topographie selon la taille/forme du CE et l’âge du patient (généralement : bronche principale chez l’enfant, plus bas chez l’adulte). Le CE peut se comporter comme une valve unidirectionnelle, entrainant un « piégeage » d’air dans le secteur d’aval.
La remobilisation est possible (chez l’enfant surtout) et peut entrainer une récidive de l’obstruction aiguë trachéale, avec un risque d’asphyxie immédiate.
B) Complications
Inflammation bronchique / granulome de contact : apparition en quelques heures, fréquent pour des CE huileux comme les oléagineux
Infection d’aval = pneumonie obstructive
Sténose bronchique / dilatation des bronches à long terme
4) PEC
A ) Bilan 1A
Le bilan est à réaliser systématiquement en cas de CE inhalé sans témoin de l’expectoration, même en l’absence de signes cliniques !!
| Bilan devant une suspicion de Corps Etranger enclavé |
|---|
| Rx thorax, endoscopie bronchique |
B ) Traitement 1B
Il s’agit d’une urgence médicale.
Le traitement curatif in fine peut être fait par la toux du patient, les manœuvres de désobstruction ou l’endoscopie (confirmation de l’étiologie + extraction du CE)
-
Syndrome de pénétration non-régressif : mesures d’urgence
Appel SAMU et transfert vers un centre pratiquant la bronchoscopie, en position assise. S’il existe une toux efficace, l’encourager et calmer le patient 1C.
Manœuvres de désobstruction : algorithme de PEC pour un patient conscient
- Examen endobuccal : ablation d’un CE proximal à la pince de Magyl ou au doigt ssi le CE est visible 0
- 5 claques dorsales avec le talon de la main, patient légèrement penché en avant
- Manœuvres de Heimlich (après 1 an) ou de Mofenson (avant 1 an)
Répétition des étapes 2 et 3 avec 3 issues possibles
– Régression du syndrome de pénétration ou expectoration du CE : stop
– Apparition d’un coma : situation d’arrêt cardiorespiratoire, réalisation d’une RCP adaptée à l’âge du patient (cf. item 327 ACR)
– Endoscopie immédiate : stop
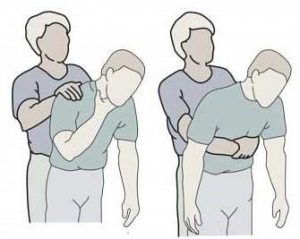
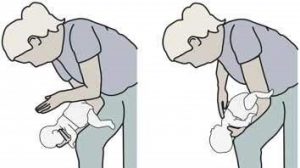
| Les manœuvres de désobstruction chez l’adulte et en pédiatrie | |
|---|---|
| Manœuvre de Heimlich après 1 an | Manœuvre de Mofenson avant 1 an |
| Dos au patient, les mains sous l’appendice xiphoïde, l’opérateur réalise du poing fermé un mouvement de compression vers l’arrière et de bas en haut.
Séries de 5 compressions La manœuvre peut être auto-réalisée avec un meuble, une chaise… |
Nourrisson en décubitus dorsal sur le bras de l’opérateur, tête plus basse que le corps. En soutenant sa tête d’une main, l’opérateur réalise du bout de 2 doigts une compression médiothoracique sur 1/3 du diamètre antéro-postérieur du thorax.
Séries de 5 compressions. Les 5 claques dorsales sont réalisées dans les mêmes conditions en retournant le nourrisson. |
PEC hospitalière immédiate
– Oxygénothérapie au masque à haute concentration
– Monitoring : scope, SpO2 et PA
– Si obstruction partielle : corticoïdes IV
– Si arrêt cardiorespiratoire : intubation pour refouler le CE et ventiler le côté sain
-
Syndrome de pénétration régressif
! Pas de manœuvre de désobstruction ni mobilisation brutale tant qu’il n’y a pas de signe d’épuisement respiratoire ou d’hypoxémie, risque d’aggravation brutale !
Hospitalisation pour le bilan tant que persiste un potentiel CE
-
Formes subaiguës / chroniques
Endoscopie au moindre doute





2 réponses à “Corps étranger des voies aériennes”
La manoeuvre à réaliser selon l’âge diffère dans les référentiels:
– Les réanimateurs indiquent un Mofenson jusqu’à 1 an
– Les pneumologues indiquaient un Mofenson jusqu’à 3 ans (2015) puis 2 ans (2017)
– Les pédiatres n’apportent pas de précision à ce sujet (le terme « Mofenson » n’est pas cité dans le référentiel)
En réalité il me semble que manoeuvre de Mofenson peut se réaliser chez tout enfant « portable » comme décrit dans la technique. Au delà de 2 ans, il est très dur de porter un enfant et le maintenir à la seule force de son biceps. La notion est donc floue. Au USA les recommandation du Mofenson sont jusqu’à 2 ans et demi « for the big guys » 😉