ORL
Fiche réalisée selon le plan OD
Item ECNi 85
!! URGENCES !!
| Clinique |
Etio |
|---|---|
| Saignement grave avec retentissement hémodynamique (dont saignement grave par surdosage du TAC) Epistaxis « qui s’éclaircit » (post-trauma) Epistaxis avec exophtalmie pulsatile (post-trauma) |
Fracture frontobasale avec rhinorrhée cérébro-spinale Fistule carotidocaverneuse |
Déf 1A : écoulement sanglant provenant des cavités nasales.
Selon son abondance, sa répétition ou la fragilité du terrain, l’épistaxis peut être un signe bénin ou une véritable urgence médico-chirurgicale.
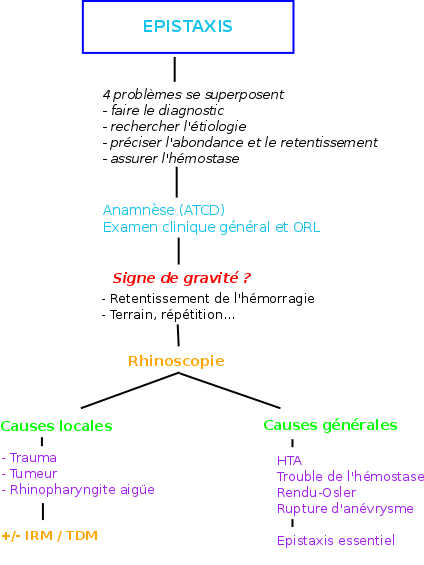
4 problèmes se superposent 1A
– faire le diagnostic
– rechercher l’étiologie
– préciser l’abondance et le retentissement
– assurer l’hémostase
- Epistaxis symptôme : causes ORL
Cette section regroupe des étiologies locales (nasales et paranasales)
| Etio | Clinique | Paraclinique |
|---|---|---|
| Causes traumatiques ++ Corps étranger, perforation septale, iatrogène (chirurgie, intubation), accident (fractures nasales et du tiers moyen de la face) |
Dg. souvent évident. 2 signes urgents – Epistaxis qui s’éclaircit au décours d’une fracture frontobasale (rhinorrhée cérébro-spinale) – Epistaxis + exophtalmie pulsatile (fistule carotidocaverneuse) |
± TDM 0 ± Angio-IRM (devant 1 des signes d’urgence clinique ci-contre) 1B |
| Causes tumorales * | ± signes associés : Obstruction nasale chronique, déficit des paires crâniennes, otite séreuse, exophtalmie | TDM / IRM 1B |
| Rhinosinusites aiguës (rarement en cause) | Obstruction nasale, toux, fièvre MG | – |
* Les principales tumeurs responsables d’épistaxis sont
– Bénignes : fibrome naso-pharyngien, angiome de la cloison
– Malignes : cancers rhinosinusiens, cancers du cavum
- Epistaxis épiphénomène : causes générales
Cette section regroupe des étiologies générales où l’épistaxis n’est qu’un épiphénomène d’une maladie souvent déjà connue, mais qu’elle peut parfois révéler
| Etio | Clinique | Paraclinique |
|---|---|---|
| HTA | TA>normale Peut être la cause ou un facteur d’aggravation d’une autre cause d’épistaxis |
– |
| Troubles de l’hémostase et de la coagulation | ± Purpura, autres localisations de saignement 0 | Bilan de coagulation MG |
| Maladie de Rendu-Osler | Transmission autosomique dominante, expressivité variable | |
| Rupture d’anévrisme carotidien intracaverneux | ? | ? |
| Epistaxis essentielle (= épistaxis maladie) | Facteurs favorisants – Grattage, exposition solaire, phénomènes vasomoteurs – Endocriniens : épistaxis pubertaire, prémenstruelle, de la grossesse – Maladie athéromateuse |
– |
- Remarque : dg différentiels
2 diagnostics à éliminer :
– Hématémèse : le sang s’extériorise lors de vomissement
– Hémoptysie : le sang s’extériorise lors de toux
A) Clinique 1A
Anamnèse : importance
– des ATCD connus
– de la prise éventuelle d’anticoagulant
Examen clinique :
– examen général à la recherche de télangiectasie / écchymoses
– examen ORL => permet de localiser le saignement
Notes
– L’examen ORL est réalisé après évacuation des caillots par mouchage (toujours la 1ère mesure en cas d’épistaxis non-grave, le caillot entretient le saignement en stimulant la fibrinolyse)
– Le méchage à la xylocaïne + naphazoline (anesthésie + rétraction muqueuse) pendant 10 min facilite la localisation du saignement
B) Paraclinique
Imagerie 1B
– Angio-TDM en urgence si suspicion de rhinorrhée cérébro-spinale ou de fistule carotido-caverneuse
– L’IRM est l’examen de référence en cas de suspicion de tumeur
Bilan d’hémostase 1A si suspicion de trouble
Naso-fibroscopie 0 : réalisée par l’ORL à 3 semaines si suspicion d’épistaxis secondaire
C) Synthèse 0
(Seule l’OD est incluse dans cette synthèse)
Elle précède la recherche étiologique
A ) Bilan
- Anamnèse
L’interrogatoire doit être concis pour orienter la PEC thérapeutique sans la retarder.
– Age, antécédents (épistaxis, HTA, pathologies cardiovasculaires, hématologiques…)
– Prises de médicaments : anti-agrégants, anti-coagulants
– Durée et abondance de l’épisode hémorragique actuel
– Côté de début (hémorragies bilatérales rares)
- Examen physique
Examen général : signes de retentissement hémorragique
– Constantes : fréquence cardiaque, pression artérielle (parfois faussement élevée initialement, répéter les mesures au cours de la PEC ++)
– Anxiété, agitation, sueurs, pâleur
Examen ORL : rhinoscopie antérieure, examen pharyngé
– Apprécie l’abondance de l’hémorragie, sa poursuite ou son arrêt
– Précise le siège, antérieur ou postérieur
– Précise l’origine, diffuse ou localisée
Au terme de cet examen rapide, on peut schématiquement distinguer 2 tableaux
| Epistaxis bénigne | Epistaxis grave |
|---|---|
| Ecoulement peu abondant, se faisant goutte à goutte par la narine, début presque toujours unilatéral, sans retentissement sur l’état général Siège facilement retrouvé en rhinoscopie, souvent tâche vasculaire |
Retentissement sur l’état général +++ Durée / répétition Troubles de l’hémostase, pathologie associée Siège difficile à identifier en rhinoscopie, souvent bilatéral et antéro-postérieur |
- Paraclinique
Bilan du retentissement, en urgence « selon l’abondance de l’hémorragie »
– Bilan de gravité : NFS (Hb, hémotacrite)
– Bilan d’hémostase : TP, TCA, INR, temps de saignement
– Bilan pré-transfusionnel : groupage ABO et Rh, RAI
B ) Traitement
Objectifs de traitement
– Stabiliser l’état hémodynamique si nécessaire (transfusion, oxygène)
– Traitement primaire : tarir l’hémorragie
– Traitement secondaire : éviter sa reproduction
- PEC de l’état hémodynamique
Selon la clinique
– VVP, remplissage, O2-thérapie 0
– Transfusion exceptionnelle (en cas de perte massive ou d’altération de l’état général)
Remarque : il est préférable de corriger l’hémorragie par reconstitution des réserves martiales (fer PO ou injectable) ou traitement par EPO
- Traitement primaire
La démarche sera plus ou moins invasive selon l’importance et la localisation du saignement.
> Localisation à la tâche vasculaire (antérieure)
Les options thérapeutiques comprennent
– Compression digitale de l’aile du nez pendant 10 minutes
– Compression par tampon hémostatique
– Cautérisation de la tâche vasculaire (traitement secondaire) : parfois indiquée en urgence si le tamponnement ne suffit pas
> Localisation indéterminée (postérieure, diffuse…)
La CAT suit une escalade thérapeutique :
1) Tamponnement antérieur de la cavité nasale
2) Tamponnement par ballonnet gonflable hémostatique antérieur ± postérieur / Tamponnement antéro-postérieur (geste réservé aux ORL)
Indiqué si persistance de saignement extériorisé par la bouche après 2 méchages antérieurs inefficaces
3) Coagulation endonasale / embolisation des artères sphénopalatines
Généralement après 48h de méchage postérieur inefficace
4) Ligature des artères ethmoïdales. (Leur embolisation est contre-indiquée +++ risque d’hémiplégie faciale ou de cécité). En cas d’échec de toutes les mesures précédentes
Réalisation pratique de l’hémostase
Tamponnement antérieur : Différents matériels existent selon les habitudes et la disponibilité : mèche grasse, tampon ou mèche hémostatique
– Malade assis, mouchage énergique ± lavage au sérum physiologique froid
– Pulvérisation ou méchage de la cavité nasale avec une solution de Xylocaïne (anesthésie locale) + naphazoline (rétraction muqueuse, sauf chez l’enfant)
– Introduction, à l’aide d’une pince, d’une mèche grasse tassée « en accordéon » dans tout le volume de la cavité nasale, puis contention de l’extrémité antérieure par un ruban adhésif sur l’orifice narinaire
– Ablation à 24-48h, après correction des facteurs favorisants
Ballonnets hémostatiques : ils font partie de la trousse d’urgence de tout médecin
>> Ballonnet simple
– Introduit dégonflé dans la cavité nasale, puis gonflé avec du sérum physiologique
– Son extrémité ne doit pas faire hernie dans l’oropharynx
– Laissé en place moins de 24h, en le dégonflant si possible toutes les 6 à 8h
>> Sonde à double ballonnet (tamponnement antéropostérieur)
– Sonde introduite dans le cavum, gonflement modéré du ballonnet postérieur avec du sérum physiologique pour le bloquer dans la choane
– Puis gonflement du ballonnet antérieur dans le vestibule narinaire pour isoler la cavité nasale
Tamponnement antéro-postérieur (geste réservé aux ORL)
– De plus en plus remplacé par la sonde à double-ballonnet !
– Introduction d’une sonde molle par le nez jusque dans le pharynx, où son extrémité est repérée et tirée par la bouche à l’aide d’une pince
– Fixation à cette extrémité de 2 fils reliés à un tampon de gaze serré, introduit par voie buccale. En retirant la sonde, les fils sortent par la narine, et le tampon se bloque dans la choane (aidé par le guidage d’un doigt derrière le voile du palais)
– Puis réalisation du tamponnement antérieur en maintenant une traction sur le tamponnement postérieur
– Blocage des méchages en nouant les fils du tampon postérieur à un tampon placé devant l’orifice narinaire
> Mesures associées et cas particuliers
Pour les patients porteurs d’angiomatose diffuse ou de coagulopathie, les tamponnements sont réalisés de préférence avec des tampons résorbables pour réduire le risque de récidive lors de leur ablation.
En cas de tumeur maligne ou de fibrome nasopharyngien, les tamponnements sont à éviter sauf extrême urgence, car ils peuvent entraîner des lésions hémorragiques supplémentaires.
La coagulation du point de saignement à la consultation ORL sous contrôle endoscopique est envisageable si le matériel est disponible.
En cas de prise d’AVK, voir aussi la fiche hémorragie par surdosage en anticoagulant 0
- Traitement secondaire
Recherche et traitement d’une cause locale : cautérisation d’une ectasie de la tâche vasculaire chimique (nitrate d’argent en perle ou liquide, acide chromique) ou électrique (pince bipolaire)
Recherche et traitement de facteurs généraux : HTA, coagulopathie, surdosage d’anticoagulants ou d’antiagrégants plaquettaires…





2 réponses à “Epistaxis”
La PEC par EPO, citée dans le ref. d’ORL, me semble un peu excessive… ?!
A séparer en 2 fiches OD/MGS