Méd. Interne – Néphro
Fiche réalisée selon le plan OD
Item 265-266
!! URGENCES !!
| Clinico-bio |
|---|
| Hypercalcémie maligne |
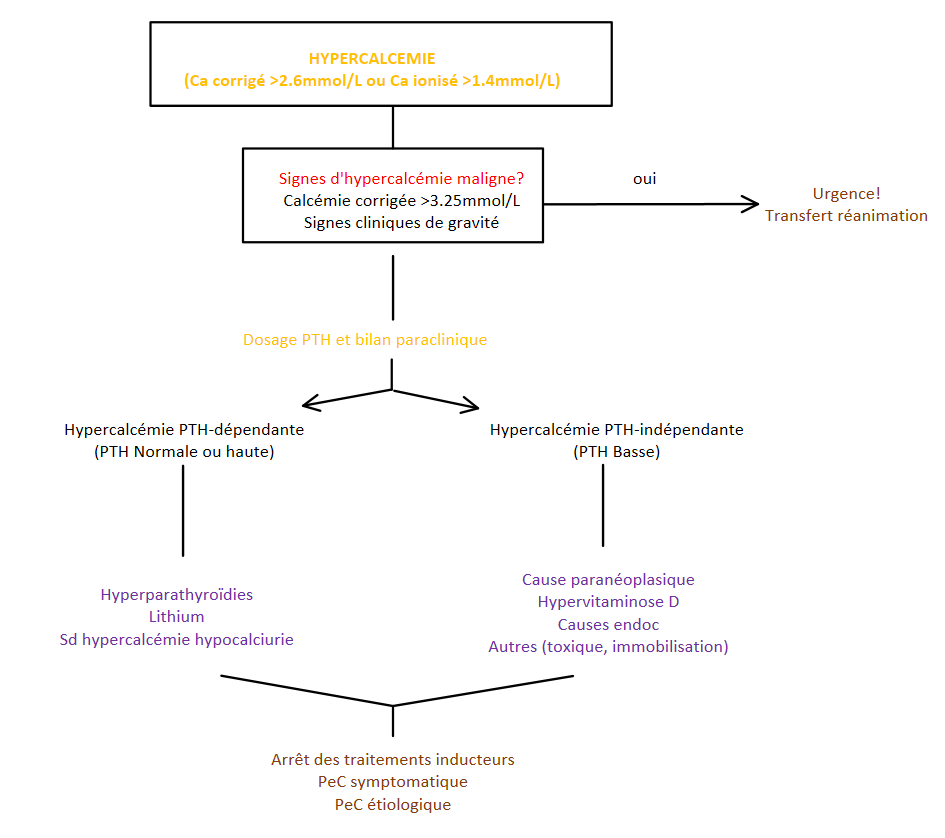
Déf 1A : calcémie corrigée > 2.6 mmol/L ou calcémie ionisée > 1.35 mmol/L. On parle d’hypercalcémie maligne pour une calcémie corrigée > 3.5 mmol/L et/ou avec retentissement clinique.
On peut estimer plus précisément la calcémie totale par la formule de calcémie corrigée, il faudra mesurer directement le Ca ionisé dans certaines situations (troubles acido-basiques …)
[CaCorr(mmol/L)] = [ Ca(mmol/L) ] + 0.02*( 40 – [Albumine(g/L)] )
Des rappels physiologiques sont donnés concernant la mesure de la calcémie dans les fiches « Physiologie hydro-électrolytique » et « Métabolisme phosphocalcique »
1) Etiologie 1A, 1B
L’hyperparathyroïdie primaire et les hypercalcémies paranéoplasiques représentent les 2 étiologies principales, regroupant 80 à 90% des hyperCa.
- Hypercalcémies PTH-dépendantes (PTH normale ou élevée)
| Etiologie | Clinique | Paraclinique |
|---|---|---|
| Hyperparathyroïdie primaire (adénome sporadique +++, ou associé à une NEM1 ou NEM2a) | Douleur osseuse HyperCa infra-symptomatique |
Hypercalciurie et hypophosphorémie Echo/TDM cervicale, scinti |
| Hyperparathyroïdie tertiaire (autonomisation liée à une IRC ou une transplantation rénale) | VitD basse | |
| Hypercalcémie familiale bénigne (inactivation du récepteur au calcium parathyroïdien et rénal) | Transmission auto. dominante |
Calciurie effondrée |
| Mdct : lithium | Tbl psy | |
| Tumeur non-parathyroïdienne à PTH (exceptionnel) |
- Hypercalcémies PTH-indépendantes (PTH basse)
| Etiologie | Clinique | Paraclinique |
|---|---|---|
| Néoplasie* (poumon, sein, rein, thyroïde, myélome…) | AEG | PTHrp |
| Maladies granulomateuses (sarcoïdose, tuberculose…) | (selon étio) | Hyperphosphorémie, vitD augmentée |
| Intoxication vitamine D exogène | Hyperphosphorémie, vitD augmentée | |
| Intoxication vitamine A | Douleur musculaire et osseuse, alopécie sourcils | |
| Sd du buveur de lait ou de Burnett | Si insuffisance rénale |
Alcalose métabolique |
| Immobilisation complète prolongée | Hypercalciurie | |
| Hyperthyroïdie | Signes de thyro-toxicose | TSH/T4 |
| Phéochromocytome | Triade de Ménard (paroxystique) HTA et hypoTA ortho (chronique) |
Dosages hormonaux TDM thoraco-abdo + scinti MIBG |
| Insuffisance surrénale aiguë | AEG, hypoTA, mélanodermie | Hyponatrémie, Hémoconcentration |
| Acromégalie | Modifications morpho | GH élevée VitD augmentée |
| Diurétique thiazidique (jamais seul) | Interrogatoire |
*L’hypercalcémie paranéoplasique peut être dû à l’un de ces mécanismes (ou plusieurs) :
– Ostéolyse directe (invasion métastatique)
– Production de PTH related peptid (PTHrp)
– Production de vitamine D (lymphomes Hodgkiniens ou non +++)
2) Orientation diagnostique 1A
Les signes d’hypercalcémie, souvent peu spécifiques, dépendent du degré d’hypercalcémie et de sa vitesse d’installation. Ils apparaissent généralement pour une hyperCa franche (> 2.75 mmol/L)
Signes cliniques Signes ECG : mnémotechnique : TaRaQueTte PlaTe PeRd son Rythme)
– Confusion, coma, crises convulsives
– Insuffisance rénale aiguë, DEC, choc cardiogénique
– SDRA
– Troubles de conduction et du rythme, asystolie, FV
– Asthénie, douleurs musculaires
– Anorexie, constipation, nausées, vomissements
– Somnolence, troubles de l’humeur, céphalées
– HTA, troubles du rythme
– Diabète insipide néphrogénique (polyuro-dipsie)
– Lithiases rénales bilat/récidivantes
– En chronique, calcifications viscérales (néphrocalcinose, valves cardiaques, artères…)
– Tachycardie sinusale
– Raccourcissement du QT ++
– Ondes T aplaties
– Allongement du PR
– Troubles du rythme (TV, FV)
A) Clinique 0
La clinique peut orienter précocement le diagnostic étiologique (examen endocrinien axe par axe ++), mais l’exploration d’une hypercalcémie est avant tout paraclinique.
B) Paraclinique 1A
| Bilan diagnostique et étiologique de l’hypercalcémie |
|---|
| Bio – Calcémie (± ionisée), phosphorémie, protidémie, albuminémie – Calciurie, phosphaturie – PTH, vitD et calcitriol ± PTHrp – NFS, CRP, Ionogramme sanguin, électrophorèse des protéines – Urée créatinine, PAL |
| Imagerie : ECG, RxT |
Le bilan sera éventuellement complété par d’autres examens selon l’orientation étiologique.
C) Synthèse 0
3) Traitement symptomatique 1A
! Toute hypercalcémie maligne impose un transfert en réanimation avec monitoring ECG !
> Mesures générales
Arrêt de traitement inducteur +++ (Ca et VitD, thiazidique, lithium, digitaliques)
Réhydratation par sérum physiologique : pour corriger l’hypovolémie, corriger les désordres électrolytiques dans le même temps (apports K+ et phosphore). ± Diurèse forcée par furosémide possible mais pas systématique (risque d’aggravation de l’hypovolémie)
Epuration extra-rénale : si signes cardiologiques ou insuffisance rénale
> Traitement médicamenteux
! Attention : l’hypercalcémie contre-indique les digitaliques !
Biphosphonates (pamidronate) PO ou IV : inhibe l’activité ostéoclastique, délai d’action de 2-4j, ± calcitonine en attendant en urgence
Dénosumab (Ac anti-RANKL) : si hypercalcémie secondaire à une cause néoplasique, en 2e intention après biphosphonates
Corticoïdes PO : si hypervitaminose D
> Traitement étiologique dans un second temps.





2 réponses à “Hypercalcémie”
Concernant l’intoxication par vitamine D exogène, voir le point ANSM :
« Des cas de surdosage à la vitamine D ont récemment été rapportés chez des jeunes enfants suite à la prise de compléments alimentaires enrichis en vitamine D. Ces cas se manifestent par une hypercalcémie »
Très bon travail