Neuro
Fiche réalisée selon le plan OD
Item ECNi 98
!! URGENCES !!
| Clinique 2 |
|---|
| Céphalée en coup de tonnerre Céphalée récente ou d’aggravation récente (< 7j) et inhabituelle Céphalée fébrile (en l’absence d’une cause générale évidente telle qu’un sd grippal en période épidémique) Céphalée associée à des signes neurologiques Céphalée faisant évoquer une intoxication (notamment au CO) Céphalée dans un contexte d’immigration |
Déf : douleur de l’extrémité céphalique englobant la face. On distingue les céphalées primaires (dysfonction du SNC avec activation des voies douloureuses en l’absence d’affection causale) des céphalées secondaires (lésion des structures crâniennes sensibles : méninges, vaisseaux, sinus – le parenchyme cérébral n’est pas innervé)
Epidémio
– 15 % de la population a présenté ≥ 1 céphalée intense au cours de 3 derniers mois 2
– Prévalence des céphalées avant 15 ans = 56 % 1B
- Céphalées primaires
L’examen clinique général et neurologique est normal dans les céphalées primaires hors des crises (sauf sd de Claude-Bernard-Horner persistant dans certaines AVF ²).
Aucune exploration complémentaire n’est utile si les céphalées sont anciennes et habituelles, et satisfont tous les critères diagnostiques.
| Etio | Clinique |
|---|---|
| Migraine (avec / sans abus médicamenteux) | Durée de crise : 4-72h Céphalées : modérée à sévère, uni- ou bilatérale, alternante, pulsatile, majorée par l’activité physique, nbx facteurs déclenchants Signes associés : phono- photophobie, nausée / vomissements ± signes d’aura (visuelle +++) jusqu’à 1h pré-céphalée |
| Algie vasculaire de la face (AVF) | Durée de crise : 15-180 min, 1-8 crises / j Céphalées : intense, strictement unilatérale, périorbitaire, frontale ou temporale, déclenchées par repas / sommeil Signes associés : injection conjonctivale / larmoiement, congestion nasale ou rhinorrhée, oedème palpébral, myosis, ptosis |
| Céphalée de tension (épisodique / chronique) | Durée de crise : 30 min – 7j Céphalées : faible à modérée, bilatérale, à type de pression ou serrement, aggravée par stress / surmenage Signes associés : crispation des muscles faciaux et cervicaux |
| Névralgies faciales et crâniennes essentielles | Durée de crise : 2s – 2 min, 5 à > 100 crises / j Céphalées : très sévère à type de décharge électrique, strictement unilatérale, déclenchée par zone gâchette, phonation ou mastication Signes associés : pas d’hypoesthésie inter-crise (par opposition aux névralgies secondaires) 0 |
| Hemicrania continua | Céphalées : cf. AVF, mais quotidienne, permanente et fixe, réponse à l’indométacine |
| Hémicrânie paroxystique | Durée de crise : 2-45 min, 5-30 crises / j Céphalées : cf. AVF, réponse à l’indométacine |
| Syndrome SUNCT | Durée de crise : < 3 min, 5-80 crises / j Céphalées : cf. AVF |
- Céphalées secondaires
Note : toutes les causes de céphalée brutale peuvent se révéler par une céphalée progressive. De nombreuses céphalées progressives sont également susceptibles de donner une céphalée en coup de tonnerre.
> Début brutal
On retrouve dans cette section de nombreuses causes vasculaires. Les étiologies vasculaires s’accompagnent presque toujours d’un déficit neurologique focal, et sont le plus souvent responsables d’une céphalée de début brutal (sauf HSD chronique et thrombose veineuse cérébrale).
| Etiologie | Clinique | Paraclinique |
|---|---|---|
| Hémorragie sous-arachnoïdienne (HSA) | Céphalée explosive, en coup de tonnerre, survenant lors d’un trauma, à l’effort, ou à l’orgasme Sd méningé |
TDM / IRM cérébrale PL si imagerie normale : xantochromie du surnageant |
| Autres hémorragies intra-crâniennes | Déficit neurologique focal (parfois discret au cervelet) | TDM / IRM |
| Sd de vasoconstriction cérébrale réversible (SVCR) | Terrain : post-partum, prise de substance vaso-active Céphalée en coup de tonnerre, isolée (75%), récidivante sur 1-3 semaines spontanément ou lors d’efforts / Valsava / à l’orgasme ± Epilepsie, déficits focaux |
Angio-TDM/IRM : sténoses artérielles segmentaires et diffuses ± hémorragie, infarctus PL : N ou élévation modérée des globules rouges et blancs |
| Autres causes d’AVC ischémique | Terrain : FdR CV Déficit neurologique focal (parfois discret au cervelet) |
IRM > TDM |
| Dissection artérielle cervicale (carotide, vertébrale) | Cervicalgie / céphalée plutôt unilatérale Carotide : sd de Claude-Bernard-Horner, acouphènes, paralysie du XII Signes d’ischémie rétinienne ou cérébrale |
Doppler cervical : hématome IRM : hématome de paroi (hypersignal T1 FAT-SAT) ± infarctus cérébral Angio-IRM/TDM : sténose |
| Encéphalopathie hypertensive et éclampsie | Céphalée puis troubles de conscience, déficits focaux, épilepsie HTA souvent > 240/120 mmHg (moins élevée si éclampsie) |
FO : oedème papillaire IRM : hypersignaux T2/FLAIR symétriques |
| Nécrose pituitaire (sd de Sheehan 0) | Terrain : hypovolémie dans le post-partum 0 Troubles visuels |
IRM |
> Début progressif
| Etiologie | Clinique | Paraclinique |
|---|---|---|
| Méningite et méningo-encéphalite | Fièvre, syndrome méningé (parfois manquants) ± Troubles de conscience, épilepsie |
TDM (peut être normal) PL |
| Hypertension intra-crânienne (HTIC) | Terrain : processus expansif intracrânien, TVC, ou idiopathique* Déficit neurologique focal progressif (processus expansif) ou bilatéral / à bascule (TVC) ; éclipses visuelles (idiopathique) |
IRM / TDM injecté PL (si processus expansif / TVC éliminés) : pression > 25 cmH2O (28 chez l’enfant) en décubitus, composition du LCR normale |
| Hypotension intra-crânienne | Terrain : post-PL, ou idiopathique (trauma rachidien mineur ou brèche durale spontanée) Céphalée posturale à l’orthostatisme, disparaissant en < 15 min en décubitus ± Cervicalgies, acouphènes, hypoacousie, nausées, paralysie du VI |
IRM : réhaussement intense des méninges après injection, déplacement cranio-caudal des structures encéphaliques ± ventricules collabés, HSD, TVC |
| Thrombose veineuse cérébrale (TVC) | Terrain : FdR de MTEV Hypertension intracrânienne, déficit neurologique focal, épilepsie |
TDM : souvent normale, obstruction veineuse en séquence injectée IRM T2* : visualisation du thrombus PL : N ou élévation modérée des globules rouges et blancs |
| Névralgies faciales et crâniennes symptomatiques | Douleurs fulgurantes à type de décharge électrique ou de brûlure, sur le territoire d’un nerf sensitif (V, VIIbis, IX, grand occipital) Hypoesthésie permanente dans les formes secondaires |
IRM injectée avec coupes fines sur le trajet du nerf atteint ± PL |
| Intoxication au CO | Céphalées puis vertiges, troubles visuels, asthénie, sensation ébrieuse, voire confusion et coma dans les formes sévères | Dosage HbCO (sévère si > 30%) |
| Céphalée post-traumatique aiguë | Céphalée survenant jusqu’à 7j après un trauma crânien | (selon complication suspectée) |
| Maladie de Horton | Terrain : > 50 ans Céphalée progressive (rarement brutale), temporale, d’horaire inflammatoire AEG ± pseudo-polyarthrite rhizomélique (50%), signes visuels, claudication de mâchoire… |
VS et CRP élevées Biopsie de l’artère temporale : artérite giganto-cellulaire |
| Céphalées psychogènes | Diagnostic d’exclusion | Examens normaux |
| Causes extra-crâniennes (céphalées projetées) ** | (selon cause) | (selon cause) |
* Les FdR d’hypertension intracrânienne idiopathique sont
– Obésité
– Médicaments : vitamine A 1A, oestro-progestatifs, cycline, corticoïdes 1B
– Trouble métabolique : endocrinopathies surrénales
** Causes extracrâniennes de céphalée
– ORL : sinusite aiguë (notamment sphénoïdale) 1A, otite, pathologie dentaire 1B
– Ophtalmo : glaucome aigu à angle fermé
– Rhumato : arthrose cervicale sévère et/ou conflit disco-radiculaire, séquelle de fracture-luxation cervicale, luxation atlantoïdo-axoïdienne (PR) 1A, SADAM, malformation rachidienne 1B
2) Orientation diagnostique 1A
A) Clinique
L’interrogatoire initial passe par 2 questions et conditionne le degré d’urgence de PEC
– « Quand a démarré votre céphalée actuelle ? »
– « Avez-vous déjà eu ce même type de céphalée auparavant ? ».
L’examen clinique 2 comporte la recherche systématique de :
– Trouble de la vigilance
– Fièvre
– HTA
– Syndrome méningé
– Déficit neurologique focal
– Pathologie de l’oeil, des sinus, de l’oreille ou de la cavité buccale pouvant expliquer les céphalées
- Céphalée aiguë (récente, inhabituelle)
Toute nouvelle céphalée, inhabituelle, à début progressif ou brutal, est une céphalée secondaire jusqu’à preuve du contraire et doit être explorée rapidement 1A, 2.
Règle d’Ottawa 2 : tout patient * répondant à l’un des 6 critères suivants doit être pris en charge comme une suspicion d’HSA jusqu’à preuve du contraire.
1. Age ≥ 40 ans
2. Douleur ou raideur nucale
3. Perte de connaissance constatée par un témoin
4. Début durant un effort physique
5. Céphalée en coup de tonnerre (intensité > 7/10 en moins d’une minute)
6. Limitation de la flexion nucale
* Ces règles s’appliquent aux patients > 15 ans présentant une céphalée sévère, non-traumatique, ayant atteint son intensité maximale en moins d’une heure. Ne pas appliquer en cas de déficit neurologique, d’ATCD d’anévrisme, d’HSA, de tumeur cérébrale ou de céphalées récurrentes (≥ 3 en ≥ 6 mois).
Il existe de nombreux éléments d’orientation vers une céphalée secondaire ; ils doivent également faire suspecter ces causes en cas de céphalée chronique quotidienne (CCQ) ou de crise de migraine sévère et prolongée 1A, 1B.
| Terrain et ATCD | Caractéristiques de la céphalée | Données de l’examen clinique |
|---|---|---|
| – Age > 50 ans 1A ou ≤ 3 ans 1B – Absence de céphalée primaire préalable – Affection générale (néoplasie, maladie systémique, VIH, immunodépression…) – Grossesse ou post-partum – Apparition consécutive à une prise médicamenteuse – Obésité (HTIC idiopathique) – Traumatisme crânien – Baisse des résultats scolaires 1B – Crainte parentale 1B – Neurofibromatose de type 1 1B |
– Céphalée de novo (brutale ou progressive) – CCQ depuis moins d’un an – Céphalée en coup de tonnerre (intense et maximale en < 1 min) – Provocation / majoration par : toux, efforts, manœuvre de Valsava – Majoration par le décubitus – Caractère orthostatique – Confusion mentale, somnolence – Céphalée unilatérale persistante, aura atypique 1B |
– Symptômes neurologiques ou visuels (BAV hors troubles de la réfraction, strabisme, autres 1B) – Fièvre, nuque raide – Douleur et induration des artères temporales – PA très élevée, oedème papillaire au fond d’oeil 1A, augmentation rapide du PC et souffle à l’auscultation crânienne, latérocolis ou torticolis 1B – Nausées / vomissements matinaux, persistants ou augmentant en fréquence 1B – Crise épileptique surtout focale 1B – Maladresse d’apparition récente, troubles de la marche du comportement 1B – Signes évocateurs d’une atteinte hypothalamo-hypophysaire, diabète insipide, signes endocriniens, accélération ou infléchissement staturo-pondéral 1B |
- Céphalée chronique (ancienne, habituelle)
Une céphalée reconnue par le patient comme ancienne et habituelle oriente vers une céphalée primaire.
Note : l’interrogatoire d’une céphalée chronique se déroule en 5 étapes
– Laisser le patient s’exprimer
– Caractériser la céphalée (durée, fréquence, facteurs aggravants…)
– Identifier les signes accompagnateurs (migraineux, autonomes…)
– Resituer le contexte du patient
– Revoir l’historique des traitements essayés et actuels
| Eléments cliniques | Céphalées primaires à évoquer |
|---|---|
| Céphalées paroxystiques anciennes (= céphalées paroxystiques récurrentes 2) Survenue < 15j par mois |
Migraine Céphalées de tension épisodiques AVF à crises peu fréquentes |
| Céphalées fréquentes (> 15j / mois) ou chroniques quotidiennes (CCQ), « de courte durée », < 4h | AVF Hémicrânie paroxystique Névralgies essentielles de la face |
| Céphalées fréquentes (> 15j / mois) ou chroniques quotidiennes (CCQ), « de longue durée » | Migraine chronique Céphalées de tension chroniques Hemicrania continua CCQ de novo |
B) Paraclinique
Indications à l’imagerie cérébrale 1B (TDM, IRM préférée pour la moelle cervicale, la charnière ou la fosse postérieure)
– Anomalie de l’examen neurologique
– Modification des caractéristiques habituelles des céphalées
– Signes d’HTIC
– Trouble visuel et/ou de l’oculomotricité
– Vomissements persistants ou augmentant en fréquence
– Signes évocateurs d’une atteinte hypothalamo-hypophysaire
– Retard ou infléchissement statural
– Neurofibromatose de type 1
Choix de l’imagerie pour une céphalée brutale / avec déficit neuro 2
– TDM avec injection systématique
– IRM avec ARM possible en 1ère intention, à condition de ne pas retarder la PEC
– Imagerie des troncs supra-aortiques en l’absence de diagnostic après l’imagerie initiale et la PL
Autres examens selon l’orientation diagnostique 1B
– Glycémie capillaire
– PL : si suspicion d’infection neuroméningée ou d’HTIC bénigne 1B, systématique si suspicion d’HSA avec angio-imagerie normale, même si les céphalées ont disparu 2
– NFS, CRP, ionogramme, urée, créatinine et BH systématiques après 50 ans 2
– Dosage HbCO
– Sérologies virales (EBV)
– Fond d’oeil (oedème papillaire)
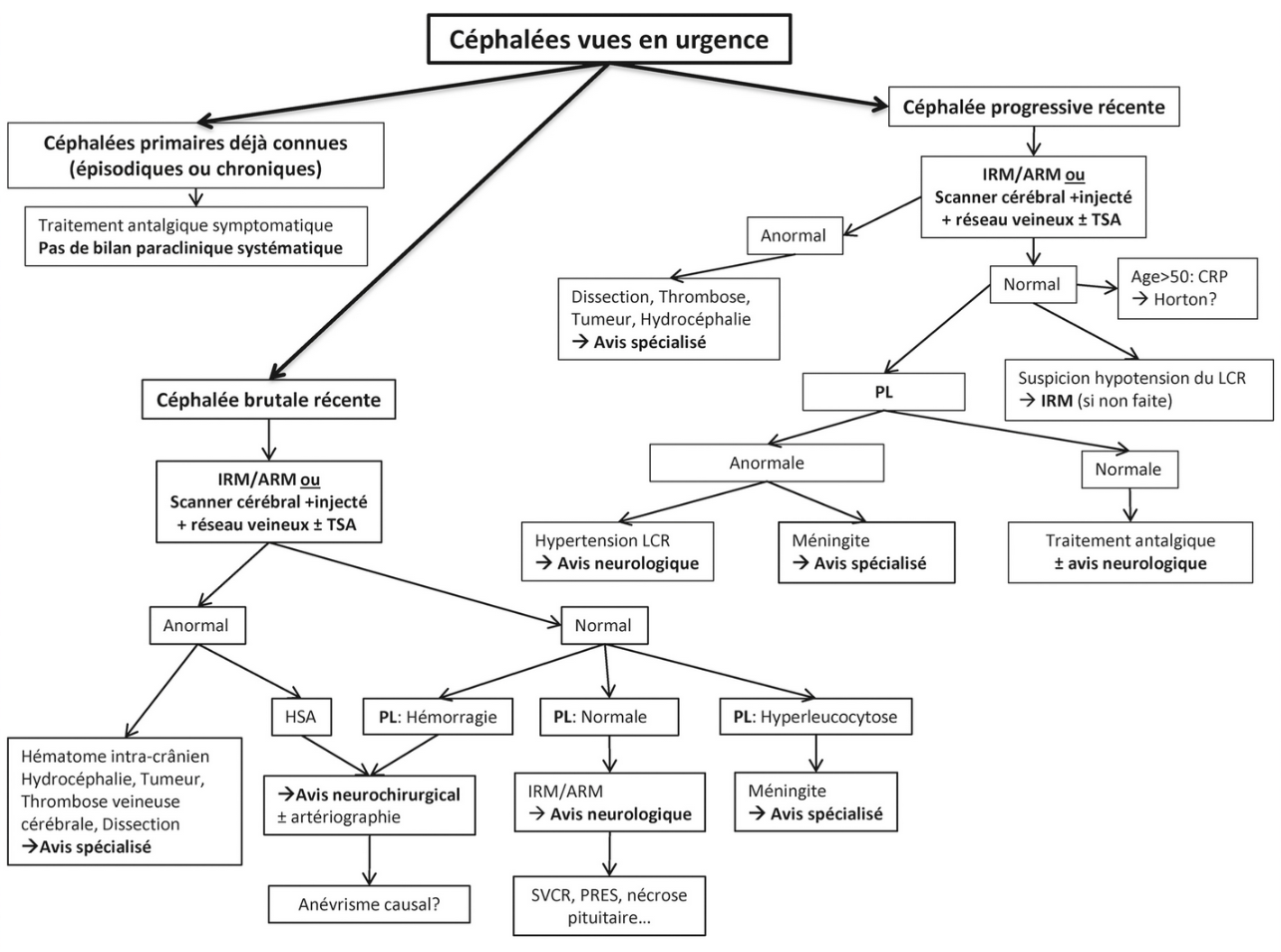
C) Synthèse 0





3 réponses à “Céphalée”
Un article intéressant : Hints on Diagnosing and Treating Headache
https://www.aerzteblatt.de/int/archive/article/197591/Hints-on-diagnosing-and-treating-headache
fiche relue et validée
Bonjour Cécile,
nous t’avons envoyé un mail. L’as-tu reçu ??